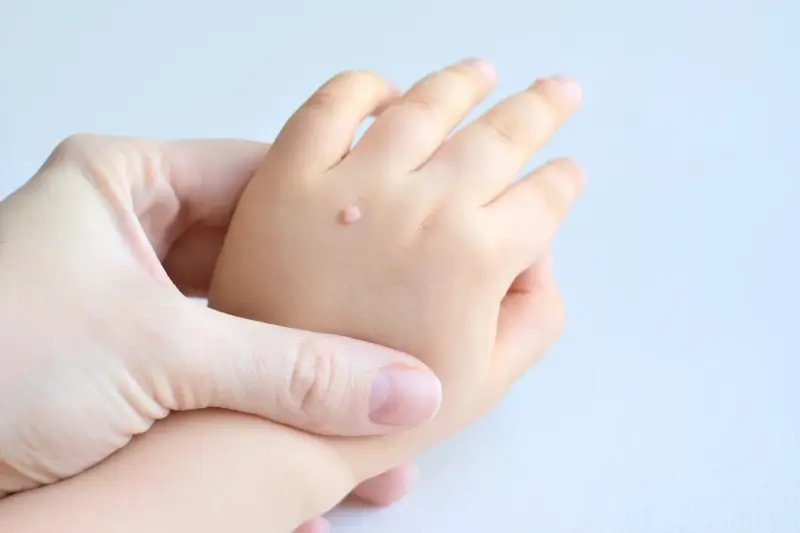
Kurzajki, znane medycznie jako brodawki, to powszechne zmiany skórne, które mogą pojawić się na różnych częściach ciała. Ich geneza jest ściśle związana z infekcją wirusową. Za ich powstawanie odpowiada wirus brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Ten wirus jest niezwykle rozpowszechniony w populacji ludzkiej, a istnieje ponad sto jego typów. Niektóre z nich wywołują łagodne zmiany skórne, takie jak kurzajki, podczas gdy inne mogą być przyczyną poważniejszych schorzeń, w tym nowotworów.
Wirus HPV wnika do naskórka poprzez drobne uszkodzenia skóry, takie jak zadrapania, skaleczenia czy otarcia. Po wniknięciu wirus atakuje komórki naskórka, powodując ich nadmierne namnażanie. Ten proces prowadzi do powstania charakterystycznych, nierównych i często twardych narośli, które znamy jako kurzajki. Okres inkubacji od momentu zakażenia do pojawienia się widocznej kurzajki może być różny – od kilku tygodni do nawet kilku miesięcy. Zależy to od indywidualnej odporności organizmu oraz od konkretnego typu wirusa, który wywołał infekcję.
Zrozumienie mechanizmu powstawania kurzajek jest kluczowe dla ich skutecznego zapobiegania i leczenia. Wirus HPV jest bardzo zaraźliwy i może przenosić się drogą bezpośredniego kontaktu ze skórą osoby zakażonej lub przez kontakt z zainfekowanymi przedmiotami. Szczególnie sprzyjające warunki do zakażenia panują w miejscach wilgotnych i ciepłych, takich jak baseny, sauny czy szatnie. Dlatego też higiena osobista i unikanie wspólnego korzystania z ręczników czy obuwia jest ważnym elementem profilaktyki.
Warto podkreślić, że kurzajki same w sobie nie są groźne dla zdrowia, ale mogą być uciążliwe, bolesne, a także stanowić problem estetyczny. W niektórych przypadkach mogą krwawić lub ulegać wtórnym infekcjom bakteryjnym, zwłaszcza jeśli są drażnione mechanicznie. Ich obecność może również świadczyć o obniżonej odporności organizmu, co sprawia, że osoba jest bardziej podatna na infekcje wirusowe.
Kiedy i gdzie najczęściej pojawiają się kurzajki u ludzi
Kurzajki mogą lokalizować się praktycznie w każdym miejscu na ciele, jednak pewne obszary są bardziej predysponowane do ich występowania. Najczęściej spotykane są na dłoniach i palcach, gdzie kontakt z wirusem jest najbardziej prawdopodobny. Mogą przybierać formę pojedynczych grudek lub skupisk, czasem tworząc większe ogniska. Na dłoniach często występują kurzajki brodawkowate, charakteryzujące się szorstką, nierówną powierzchnią.
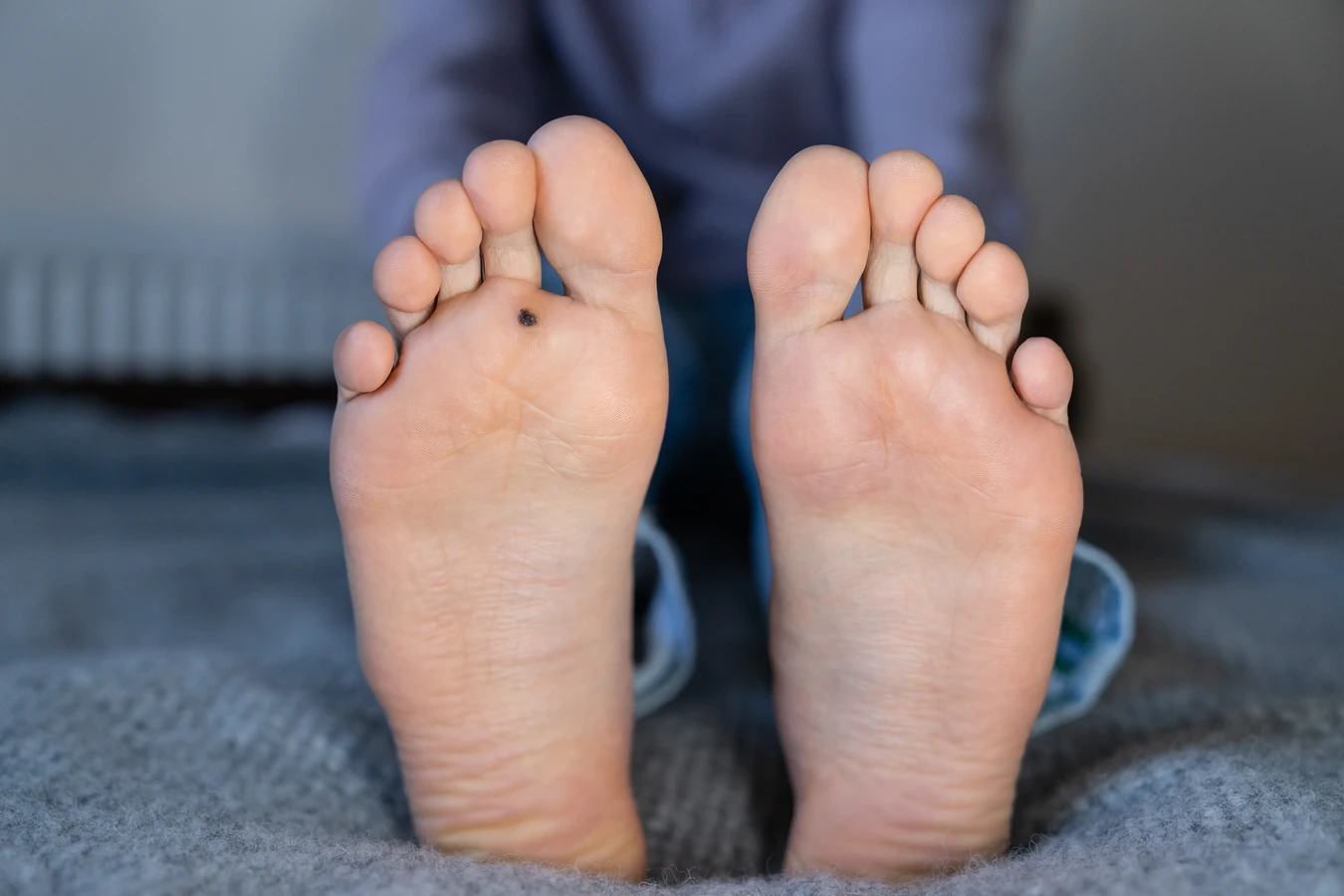
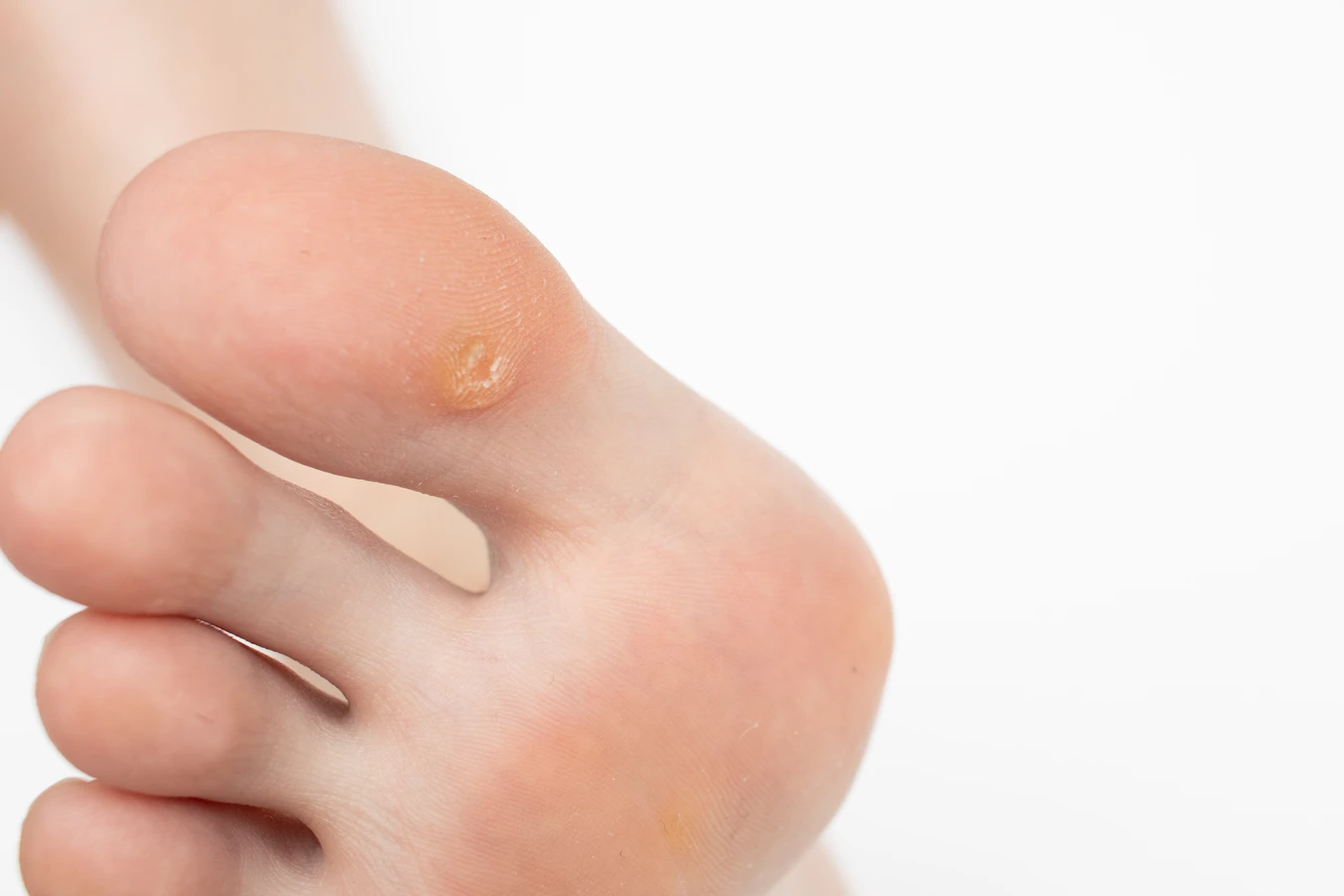
Stopy to kolejny częsty rezerwuar kurzajek, zwłaszcza w miejscach narażonych na ucisk i wilgoć, takich jak podeszwy czy okolice pięt. Brodawki podeszwowe bywają szczególnie bolesne ze względu na nacisk podczas chodzenia i mogą przypominać odciski, co czasem utrudnia ich diagnozę. Wirus HPV łatwo przenosi się w miejscach publicznych, takich jak baseny czy siłownie, gdzie wiele osób korzysta ze wspólnych przestrzeni, często chodząc boso.
Kurzajki mogą pojawić się również na twarzy, w okolicy ust, nosa lub brody, a także na skórze głowy. Brodawki płaskie, które często lokalizują się na twarzy, mają gładką powierzchnię i są mniej wypukłe niż te występujące na dłoniach czy stopach. Mogą być trudniejsze do usunięcia i czasem wymagają bardziej specjalistycznego leczenia. W miejscach intymnych, choć rzadziej kojarzone z typowymi kurzajkami, mogą występować kłykciny kończyste, które są również wywoływane przez określone typy wirusa HPV i stanowią chorobę przenoszoną drogą płciową.
Należy pamiętać, że kurzajki mogą samoistnie ustępować, zwłaszcza u dzieci, których układ odpornościowy jest jeszcze w fazie rozwoju i aktywnie walczy z infekcją. Jednak w wielu przypadkach utrzymują się przez długi czas, a nawet rozprzestrzeniają się na inne obszary ciała, co jest wynikiem autoinokulacji – przenoszenia wirusa przez własne ciało. Dotykanie kurzajki, a następnie dotykanie innej części skóry, może prowadzić do powstania nowych zmian.
Szczególnie wrażliwe na zakażenie HPV są osoby z osłabioną odpornością, na przykład po chemioterapii, osoby zakażone wirusem HIV, cierpiące na choroby autoimmunologiczne lub przyjmujące leki immunosupresyjne. U tych pacjentów kurzajki mogą być liczniejsze, trudniejsze w leczeniu i mogą mieć większe skłonności do nawrotów.
Jakie czynniki sprzyjają powstawaniu kurzajek na skórze
Wilgotne i ciepłe środowisko to idealne warunki do rozwoju i przetrwania wirusa HPV. Dlatego miejsca takie jak baseny, sauny, siłownie, a także wilgotne środowiska pracy, sprzyjają przenoszeniu się infekcji. W takich miejscach skóra jest często narażona na kontakt z wirusem, zwłaszcza jeśli doszło do drobnych uszkodzeń naskórka. Noszenie nieoddychającego obuwia, zwłaszcza w ciepłe dni, również może sprzyjać powstawaniu kurzajek na stopach.
Drobne urazy skóry, takie jak skaleczenia, otarcia, pęknięcia naskórka, otwierają drogę wirusowi do wniknięcia w głąb skóry. Dlatego osoby wykonujące prace manualne, sportowcy, a także osoby z problemami skórnymi, takimi jak egzema czy łuszczyca, mogą być bardziej narażone na zakażenie. Nawet niewielkie uszkodzenie naskórka może być wystarczające dla wirusa do rozpoczęcia infekcji.
Wspólne korzystanie z przedmiotów osobistego użytku, takich jak ręczniki, obuwie, a nawet narzędzia do manicure czy pedicure, może stanowić źródło zakażenia. Wirus HPV może przetrwać na powierzchniach przedmiotów przez pewien czas, stanowiąc zagrożenie dla kolejnych użytkowników. Szczególną ostrożność należy zachować w miejscach publicznych, gdzie higiena może być na niższym poziomie.
Kolejnym istotnym czynnikiem jest wiek. Dzieci i młodzież są często bardziej podatne na zakażenie wirusem HPV, co może być związane z ich aktywnością społeczną i większą skłonnością do dotykania różnych powierzchni. Ich układ odpornościowy może również być mniej doświadczony w walce z nowymi patogenami. Z drugiej strony, u osób starszych, z naturalnie obniżoną odpornością, kurzajki mogą być trudniejsze do usunięcia i częściej nawracać.
- Osłabiona odporność organizmu
- Częste mikrourazy skóry
- Kontakt z zakażonymi powierzchniami
- Wilgotne i ciepłe środowisko
- Używanie wspólnych przedmiotów
- Niewłaściwa higiena osobista
Zrozumienie tych czynników ryzyka pozwala na podejmowanie świadomych działań profilaktycznych, mających na celu zminimalizowanie możliwości zakażenia wirusem HPV. Wdrażanie zasad higieny osobistej, dbanie o wzmocnienie odporności i unikanie ryzykownych sytuacji to klucz do zapobiegania powstawaniu nieestetycznych i często uciążliwych zmian skórnych.
Jak wirus HPV powoduje nieprawidłowy wzrost komórek skóry
Wirus brodawczaka ludzkiego (HPV) jest patogenem, który celuje w komórki naskórka, powodując ich nieprawidłowy, przyspieszony wzrost. Mechanizm ten jest złożony i wiąże się z interakcją wirusa z materiałem genetycznym komórki gospodarza. Po wniknięciu do komórki, wirus HPV integruje swoje DNA z DNA komórki naskórka lub pozostaje w niej w formie episomalnej (poza chromosomowej). Kluczowe białka wirusowe, takie jak E6 i E7, odgrywają główną rolę w procesie transformacji nowotworowej i proliferacji komórek.
Białko E7 wirusa HPV ma zdolność wiązania się z białkami supresorowymi nowotworów, takimi jak Rb (retinoblastoma protein). Białko Rb normalnie pełni funkcję „hamulca” dla cyklu komórkowego, zapobiegając nadmiernemu podziałowi komórek. Kiedy białko E7 wiąże się z Rb, blokuje jego działanie, co prowadzi do niekontrolowanego przejścia komórki przez cykl komórkowy i jej nieograniczonego namnażania. To właśnie ten mechanizm odpowiada za powstanie charakterystycznych narośli, czyli kurzajek.
Równocześnie białko E6 wirusa HPV wiąże się z białkiem p53, które jest kolejnym kluczowym supresorem nowotworów. P53 jest odpowiedzialne za indukcję apoptozy (programowanej śmierci komórki) w przypadku uszkodzenia DNA oraz za zatrzymanie cyklu komórkowego w celu naprawy. Białko E6 prowadzi do degradacji p53, co uniemożliwia komórce z uszkodzonym DNA zainicjowanie procesów naprawczych lub apoptozy. W rezultacie komórki zainfekowane HPV, nawet z uszkodzonym genomem, mogą przeżyć i dalej się dzielić.
Zwiększona proliferacja komórek naskórka, spowodowana zaburzeniem funkcji białek Rb i p53, prowadzi do powstania hiperplazji – nadmiernego rozrostu warstwy naskórka. Komórki te przybierają nieprawidłowy kształt i budowę, tworząc charakterystyczną brodawkowatą strukturę. Wierzchnie warstwy naskórka stają się pogrubiałe, a ich keratynizacja (proces tworzenia keratyny) może być zaburzona, co nadaje kurzajce jej szorstką, nierówną powierzchnię.
Warto zaznaczyć, że nie wszystkie typy wirusa HPV są jednakowo onkogenne. Niektóre typy, związane z powstawaniem łagodnych kurzajek, mają ograniczoną zdolność do integracji z DNA komórki gospodarza i nie wykazują tak silnego działania transformującego. Jednakże, nawet w przypadku łagodnych brodawek, proces nadmiernego namnażania komórek jest widoczny i stanowi podstawę ich fizycznego wyglądu. Zrozumienie tego mechanizmu pozwala na opracowanie terapii celowanych w blokowanie aktywności wirusowych białek lub wzmocnienie naturalnych mechanizmów obronnych organizmu.
Czy kurzajki są zaraźliwe i jak się przenoszą między ludźmi
Kurzajki są jak najbardziej zaraźliwe, a ich przenoszenie odbywa się głównie poprzez bezpośredni kontakt z zainfekowaną skórą. Wirus HPV, który wywołuje brodawki, jest bardzo powszechny i łatwo się rozprzestrzenia. Najczęściej do zakażenia dochodzi przez dotknięcie kurzajki u innej osoby. Jeśli na skórze osoby dotykającej znajdują się drobne uszkodzenia, wirus ma łatwiejszą drogę do wniknięcia i zainfekowania komórek.
Wirus może również przenosić się pośrednio, poprzez kontakt z przedmiotami, które miały styczność z zainfekowaną skórą. Dotyczy to zwłaszcza miejsc publicznych, gdzie higiena może być na niższym poziomie. Przykłady obejmują: podłogi w szatniach i pod prysznicami na basenach, maty do ćwiczeń, ręczniki, a nawet obuwie. Wirus HPV jest dość odporny na wysuszenie, co oznacza, że może przetrwać na powierzchniach przez pewien czas, stanowiąc potencjalne źródło infekcji.
Szczególnie narażone na zakażenie są osoby, które mają kontakt z wilgotnym środowiskiem, gdzie wirus może lepiej się rozwijać i przetrwać. Dlatego tak często kurzajki pojawiają się na stopach u osób korzystających z publicznych basenów czy siłowni. Wirus może być przenoszony przez małe krople wody lub przez kontakt z mokrą powierzchnią, na której znajdują się wirusy.
Autoinokulacja, czyli przenoszenie wirusa na inne części własnego ciała, jest kolejnym częstym sposobem rozprzestrzeniania się kurzajek. Jeśli osoba ma kurzajkę na dłoni i przypadkowo ją podrapie, a następnie dotknie innej części skóry, na przykład twarzy lub ramienia, może tam dojść do powstania nowej zmiany. Podobnie, jeśli wirus z kurzajki na stopie zostanie przeniesiony na ręce, a następnie dotknięte zostaną inne miejsca na ciele, mogą pojawić się nowe brodawki.
Warto podkreślić, że nie każdy kontakt z wirusem HPV musi zakończyć się pojawieniem się kurzajek. Odporność organizmu odgrywa kluczową rolę. Osoby z silnym układem odpornościowym często skutecznie zwalczają wirusa, zanim zdąży on wywołać widoczne zmiany. Jednakże, jeśli odporność jest osłabiona, ryzyko zakażenia i rozwoju brodawek jest znacznie wyższe. Z tego powodu, osoby z chorobami przewlekłymi, osoby przyjmujące leki immunosupresyjne, a także dzieci, mogą być bardziej podatne na infekcje.
Zapobieganie zakażeniu polega przede wszystkim na zachowaniu zasad higieny osobistej, unikaniu bezpośredniego kontaktu z kurzajkami, a także noszeniu obuwia ochronnego w miejscach publicznych, zwłaszcza w wilgotnych środowiskach. W przypadku stwierdzenia kurzajki, ważne jest, aby nie drapać jej i nie próbować samodzielnie wycinać, aby uniknąć rozprzestrzeniania wirusa.
Jakie są typowe rodzaje kurzajek i ich charakterystyczne cechy
Istnieje wiele rodzajów kurzajek, które różnią się lokalizacją, wyglądem i charakterystycznymi cechami. Zrozumienie tych różnic jest pomocne w diagnostyce i wyborze odpowiedniej metody leczenia. Każdy typ kurzajki jest wywoływany przez określone typy wirusa HPV, choć często trudno jest jednoznacznie określić, który konkretnie typ wirusa jest odpowiedzialny za daną zmianę bez badań laboratoryjnych.
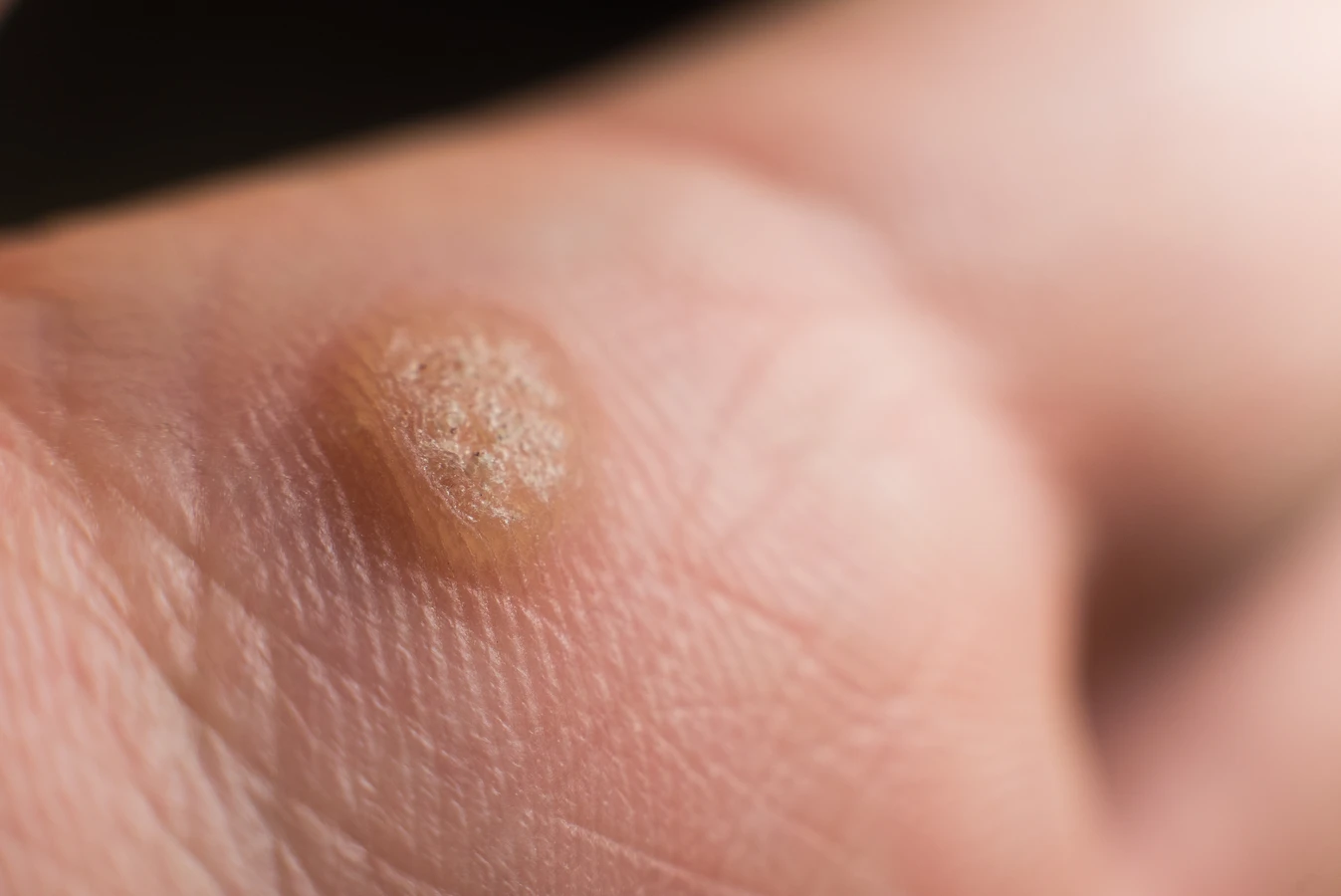
Najczęściej spotykane są kurzajki zwykłe, znane również jako brodawki zwykłe. Lokalizują się najczęściej na dłoniach, palcach i łokciach. Charakteryzują się szorstką, nierówną powierzchnią, często z widocznymi czarnymi punkcikami, które są zatkanymi naczyniami krwionośnymi. Mogą mieć wielkość od kilku milimetrów do nawet centymetra i często występują pojedynczo, choć mogą tworzyć skupiska.
Kolejnym typem są kurzajki podeszwowe, które pojawiają się na podeszwach stóp. Ze względu na nacisk podczas chodzenia, często są bolesne i mogą przypominać odciski. Mogą być płaskie i zagłębione w skórze, a ich powierzchnia również bywa szorstka i nierówna. Czasami na ich powierzchni można dostrzec punkty, które są wynikiem pękniętych naczyń krwionośnych.
Brodawki płaskie to kolejny rodzaj kurzajek, które zazwyczaj pojawiają się na twarzy, szyi, a także na grzbietach rąk. Są one mniejsze i bardziej płaskie niż kurzajki zwykłe, mają gładką powierzchnię i mogą być lekko wypukłe. Często występują w grupach, tworząc liniowe układy, co może być wynikiem drapania i rozprzestrzeniania wirusa.
Kurzajki nitkowate to długie i cienkie narośle, które najczęściej pojawiają się w okolicy ust, nosa, powiek i szyi. Mają one cienką „nóżkę” i mogą być łatwo uszkadzane mechanicznie. Ich obecność często jest związana z osłabieniem odporności organizmu.
Warto również wspomnieć o kłykcinach kończystych, które są formą brodawek narządów płciowych, wywoływanych przez specyficzne typy wirusa HPV. Pojawiają się w okolicy narządów płciowych i odbytu i są przenoszone drogą płciową. Mają często kalafiorowaty wygląd i wymagają specjalistycznego leczenia.
- Kurzajki zwykłe (brodawki zwykłe)
- Kurzajki podeszwowe
- Brodawki płaskie
- Kurzajki nitkowate
- Kłykciny kończyste (brodawki narządów płciowych)
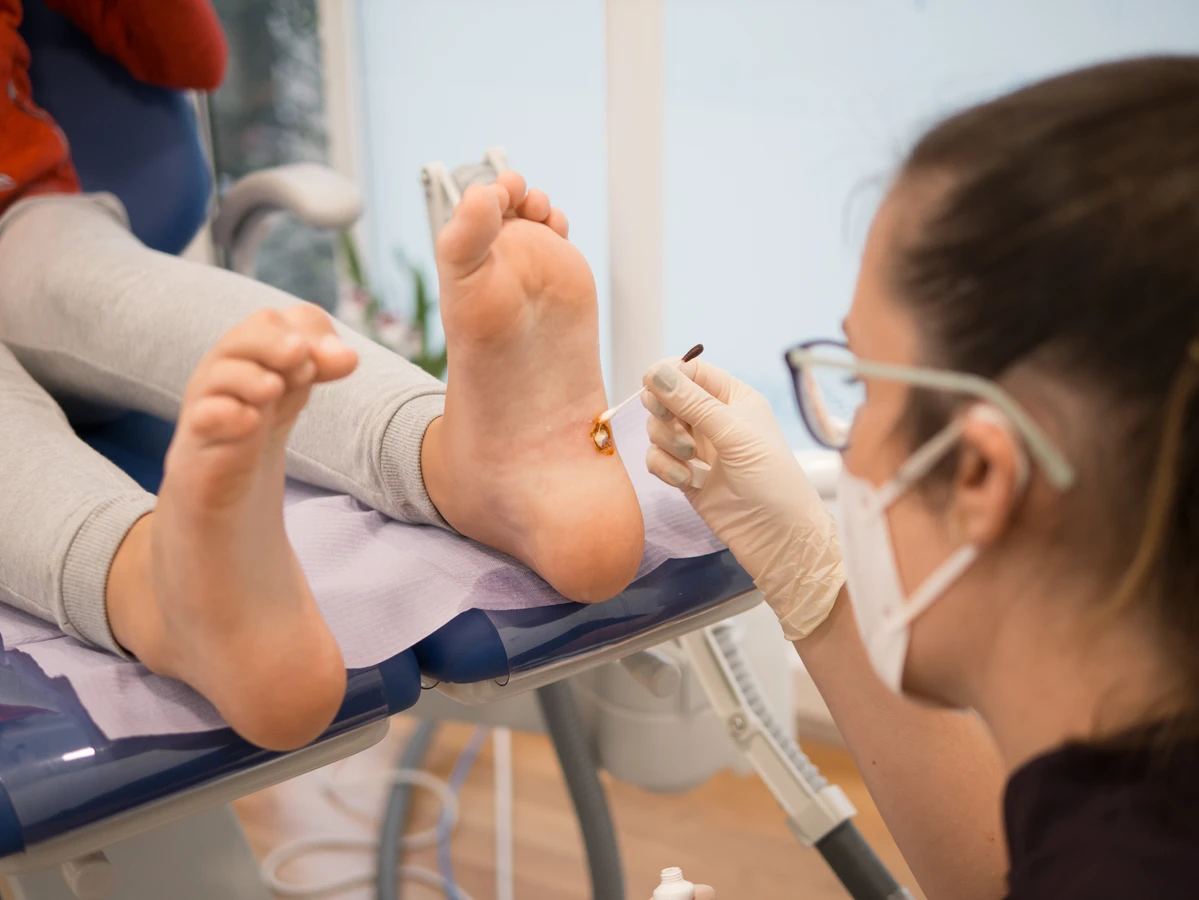
Każdy z tych typów kurzajek wymaga odpowiedniego podejścia diagnostycznego i terapeutycznego. Samodzielne próby leczenia mogą być nieskuteczne, a nawet prowadzić do pogorszenia stanu lub rozprzestrzeniania się infekcji. Dlatego w przypadku pojawienia się niepokojących zmian skórnych, zaleca się konsultację z lekarzem dermatologiem, który pomoże zidentyfikować rodzaj kurzajki i dobrać najlepszą metodę leczenia.
Czy kurzajki są groźne i kiedy należy zgłosić się do lekarza
Choć kurzajki same w sobie zazwyczaj nie stanowią bezpośredniego zagrożenia dla zdrowia, ich obecność może być uciążliwa, a w niektórych przypadkach może wskazywać na potrzebę konsultacji lekarskiej. Dzieci i osoby z prawidłową odpornością często radzą sobie z infekcją HPV samoistnie, a kurzajki mogą ustąpić w ciągu kilku miesięcy lub lat. Jednakże, w pewnych sytuacjach, wizyta u lekarza jest wskazana.
Pierwszym sygnałem do niepokoju powinna być sytuacja, gdy kurzajki pojawiają się w dużej liczbie, szybko się rozprzestrzeniają lub są trudne do usunięcia tradycyjnymi metodami. Może to świadczyć o osłabieniu układu odpornościowego, co wymaga diagnostyki. Lekarz może zlecić badania w celu oceny ogólnego stanu zdrowia i zidentyfikowania ewentualnych czynników osłabiających odporność.
Szczególnej uwagi wymagają kurzajki zlokalizowane w miejscach, gdzie mogą powodować dyskomfort lub ból. Brodawki podeszwowe, które utrudniają chodzenie, czy kurzajki na twarzy, które mogą wpływać na samoocenę, często wymagają profesjonalnego leczenia. Również kurzajki, które krwawią, są bardzo swędzące, lub wykazują oznaki infekcji bakteryjnej (zaczerwienienie, obrzęk, ropna wydzielina), powinny zostać zbadane przez lekarza.
Ważne jest, aby nie lekceważyć zmian, które szybko zmieniają swój wygląd, rosną lub stają się nieregularne. Choć większość kurzajek jest łagodna, niektóre typy wirusa HPV mogą prowadzić do rozwoju raka. Dlatego w przypadku jakichkolwiek wątpliwości co do charakteru zmiany skórnej, zwłaszcza jeśli występują czynniki ryzyka, konieczna jest konsultacja dermatologiczna. Lekarz może ocenić zmianę, wykonać biopsję, jeśli zachodzi taka potrzeba, i wykluczyć inne, poważniejsze schorzenia.
Osoby z obniżoną odpornością, na przykład po przeszczepach narządów, osoby zakażone wirusem HIV, czy pacjenci w trakcie chemioterapii, powinny być pod stałą opieką lekarską w zakresie zmian skórnych. U tych pacjentów kurzajki mogą być liczniejsze i trudniejsze do leczenia, a także mogą stanowić większe ryzyko rozwoju zmian nowotworowych.
Podsumowując, choć kurzajki zazwyczaj nie są groźne, należy zwracać uwagę na ich obecność i rozwój. Warto zgłosić się do lekarza, gdy:
- Kurzajki są liczne lub szybko się rozprzestrzeniają.
- Zmiany są bolesne, krwawiące lub wykazują oznaki infekcji.
- Kurzajki zlokalizowane są w nietypowych miejscach lub powodują znaczny dyskomfort.
- Istnieje podejrzenie, że zmiana może być czymś więcej niż zwykłą kurzajką.
- Pacjent ma obniżoną odporność.
Wczesna diagnoza i odpowiednie leczenie mogą zapobiec powikłaniom i zapewnić komfort życia.