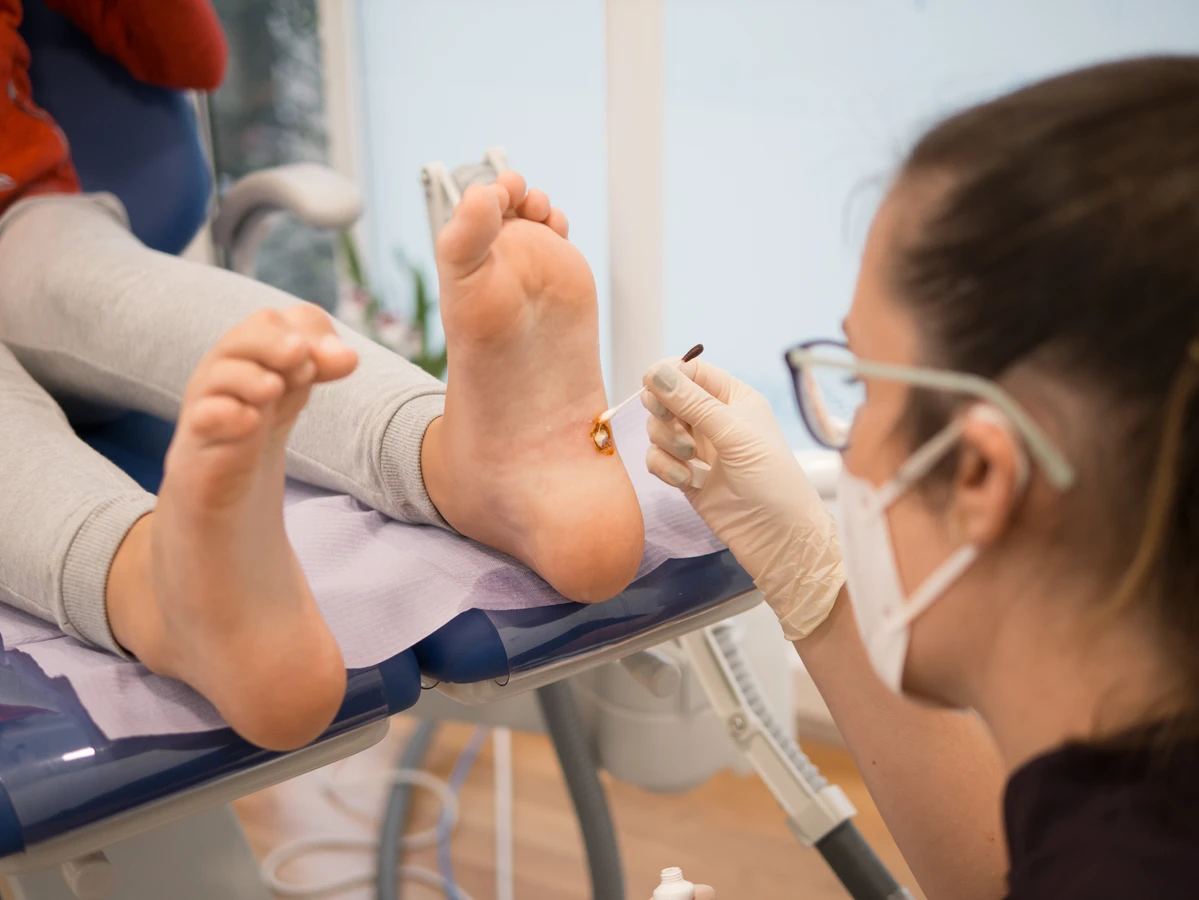
Kurzajki, powszechnie znane również jako brodawki, to problem skórny, który dotyka ludzi w każdym wieku. Ich pojawienie się może być źródłem dyskomfortu, a czasem nawet bólu, a także wpływać na samoocenę. Zrozumienie, skąd się biorą kurzajki, jest kluczowe do skutecznego zapobiegania i leczenia. Głównym winowajcą w powstawaniu tych nieestetycznych zmian skórnych jest wirus z grupy Human Papillomavirus, w skrócie HPV. Wirus ten istnieje w wielu odmianach, a niektóre z nich mają predyspozycje do wywoływania brodawek na różnych częściach ciała.
Infekcja HPV często przebiega bezobjawowo, co oznacza, że osoba może być nosicielem wirusa i nie zdawać sobie z tego sprawy. Okres inkubacji może być różny, od kilku tygodni do nawet kilku miesięcy. Wirus atakuje komórki naskórka, powodując ich przyspieszone namnażanie i nieprawidłowy wzrost. To właśnie ten nadmierny rozrost komórek jest widoczny jako brodawka. W zależności od typu wirusa HPV oraz miejsca infekcji, kurzajki mogą przyjmować różne formy – od płaskich i gładkich, po wypukłe i brodawkowate.
Ważne jest, aby pamiętać, że kurzajki są zakaźne. Oznacza to, że można je przenieść z jednej części ciała na inną lub zarazić nimi inne osoby. Do zakażenia dochodzi najczęściej poprzez bezpośredni kontakt ze skórą zainfekowanej osoby lub przez kontakt z przedmiotami, na których wirus przetrwał, takimi jak ręczniki, obuwie czy nawet podłogi w miejscach publicznych, szczególnie tych wilgotnych, jak baseny czy szatnie. Uściski dłoni, dzielenie się przyborami higienicznymi to również potencjalne drogi transmisji wirusa.
Czynniki sprzyjające rozwojowi kurzajek zakaźnych
Chociaż wirus HPV jest bezpośrednią przyczyną powstawania kurzajek, nie każda ekspozycja na wirusa prowadzi do rozwoju brodawek. Istnieje szereg czynników, które mogą zwiększać podatność organizmu na infekcję i sprzyjać manifestacji wirusa w postaci zmian skórnych. Jednym z kluczowych czynników jest osłabiony układ odpornościowy. Kiedy nasz system obronny jest osłabiony, ma trudności z zwalczaniem wirusów, co ułatwia HPV przejęcie kontroli nad komórkami naskórka. Osłabienie odporności może być spowodowane przez różne czynniki, w tym przewlekły stres, niedobory żywieniowe, choroby przewlekłe, przyjmowanie leków immunosupresyjnych lub okres rekonwalescencji po chorobie.
Uszkodzenia skóry stanowią kolejną bramę dla wirusa. Drobne skaleczenia, zadrapania, otarcia czy pęknięcia naskórka ułatwiają wirusowi HPV wniknięcie do głębszych warstw skóry. Dlatego osoby, które często mają do czynienia z urazami skóry, na przykład pracownicy fizyczni, sportowcy czy osoby z chorobami skóry prowadzącymi do uszkodzeń naskórka, są bardziej narażone na infekcję. Wilgotne środowisko to idealne warunki do przetrwania i namnażania się wirusa HPV. Miejsca takie jak baseny, sauny, łaźnie publiczne, szatnie sportowe sprzyjają infekcjom, ponieważ wirusy te dobrze czują się w ciepłym i wilgotnym otoczeniu.
Zmniejszona bariera ochronna skóry, na przykład w wyniku nadmiernego kontaktu z wodą, może również ułatwić wnikanie wirusa. Dzieci i młodzież są często bardziej podatne na infekcje wirusem HPV i rozwój kurzajek. Ich układ odpornościowy jest wciąż w fazie rozwoju, a większa skłonność do kontaktu fizycznego i zabawy w miejscach publicznych, takich jak place zabaw czy baseny, zwiększa ryzyko ekspozycji na wirusa. Dodatkowo, nawyk obgryzania paznokci lub skórek wokół nich może prowadzić do przenoszenia wirusa z innych części ciała na dłonie, a także ułatwiać infekcję w obrębie palców.
Główne drogi przenoszenia wirusa odpowiedzialnego za kurzajki
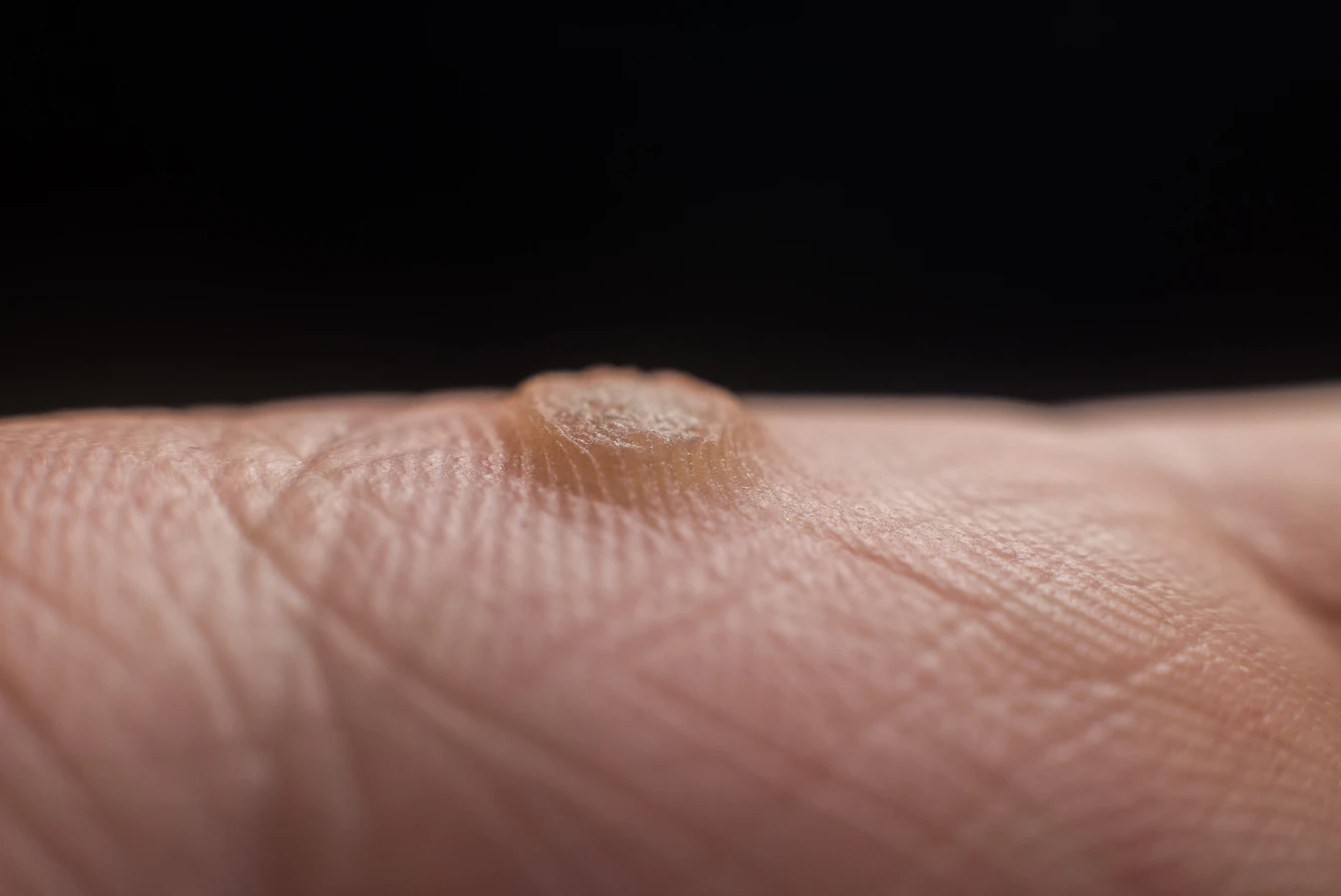
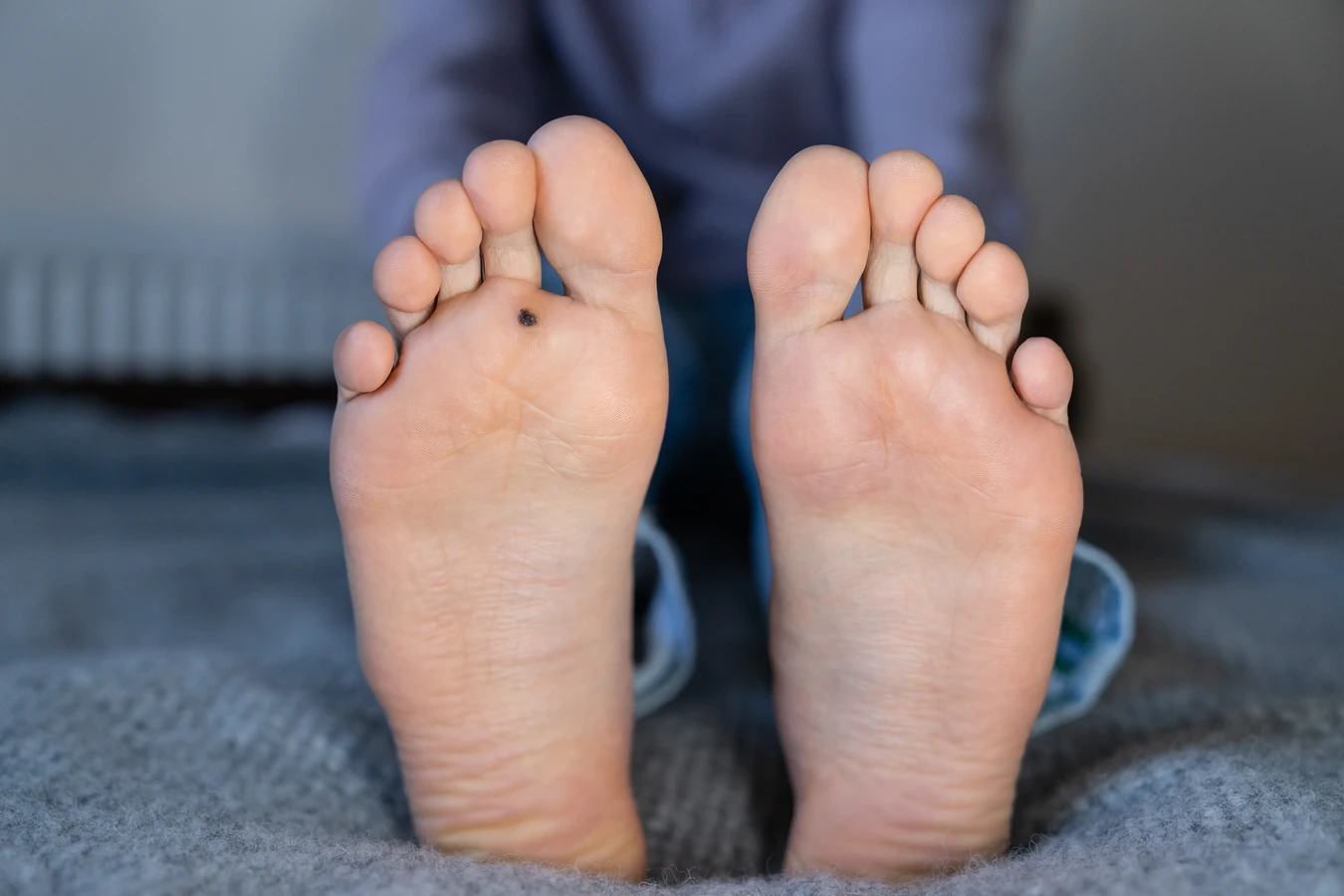
Pośredni kontakt, czyli przez przedmioty, z którymi miała kontakt osoba zakażona, to kolejna istotna droga rozprzestrzeniania się wirusa. Wirus HPV może przetrwać na powierzchniach takich jak ręczniki, obuwie, klamki, poręcze czy nawet podłogi przez pewien czas. Dzielenie się tymi przedmiotami, szczególnie w miejscach o podwyższonej wilgotności, takich jak wspomniane wcześniej baseny, siłownie, czy wspólne łazienki, znacząco zwiększa ryzyko infekcji. Szczególnie narażone są stopy, stąd popularna nazwa kurzajek na stopach „brodawki mozaikowe” lub „kurzajki podeszwowe”.
Dotyczy to również miejsc, gdzie wiele osób chodzi boso. Auto-infekcja, czyli przenoszenie wirusa z jednej części ciała na inną, jest również możliwa. Może do niej dojść na przykład podczas drapania istniejącej kurzajki, a następnie dotykania innej części skóry. To wyjaśnia, dlaczego u niektórych osób pojawia się wiele brodawek na różnych obszarach ciała. Szczególną grupą narażoną na rozprzestrzenianie wirusa są osoby z obniżoną odpornością, które mogą łatwiej ulegać kolejnym infekcjom, a także doświadczać trudności w eliminacji już istniejących zmian. Ważne jest, aby pamiętać, że nawet po wyleczeniu kurzajki, wirus HPV może pozostać w organizmie w stanie uśpienia i reaktywować się w przyszłości, zwłaszcza w okresach obniżonej odporności.
Różne typy wirusa HPV a lokalizacja kurzajek
Świat wirusów HPV jest niezwykle zróżnicowany, a poszczególne typy wirusa mają swoje preferencje co do tego, gdzie na ciele się pojawią i jakie zmiany wywołają. Nie każdy typ wirusa HPV powoduje kurzajki. Istnieje ponad 100 różnych typów tego wirusa, a tylko niektóre z nich są odpowiedzialne za zmiany skórne w postaci brodawek. Zrozumienie tej zależności pomaga w identyfikacji i leczeniu.
Najczęściej spotykane kurzajki, te na palcach, dłoniach i stopach, są zazwyczaj wywoływane przez typy wirusa HPV takie jak HPV-1, HPV-2, HPV-3, HPV-4, HPV-5 i HPV-7. Typ HPV-1 często odpowiada za kurzajki podeszwowe, które mogą być bolesne ze względu na nacisk ciała. Typy HPV-2 i HPV-7 są z kolei częstsze w przypadku brodawek na dłoniach i palcach, tworząc charakterystyczne, nierówne powierzchnie. Te typy wirusa są bardzo powszechne i łatwo się rozprzestrzeniają.
Istnieją również typy wirusa HPV, które wywołują inne rodzaje brodawek, często w innych lokalizacjach. Na przykład, brodawki płaskie, które są mniejsze, gładkie i nieco wypukłe, często pojawiają się na twarzy, szyi lub dłoniach i są związane z typami HPV-3, HPV-5, HPV-10. Z kolei brodawki narządów płciowych, czyli kłykciny kończyste, są wywoływane przez zupełnie inne typy wirusa, głównie HPV-6 i HPV-11, i wymagają odrębnego podejścia diagnostycznego i terapeutycznego. Należy pamiętać, że niektóre typy wirusa HPV, choć nie wywołują brodawek widocznych na skórze, mogą być onkogenne i zwiększać ryzyko rozwoju nowotworów, dlatego tak ważna jest profilaktyka i konsultacja z lekarzem w przypadku jakichkolwiek niepokojących zmian.
Jak dochodzi do zakażenia kurzajkami u dzieci i dorosłych
Zakażenie wirusem HPV, który prowadzi do powstania kurzajek, może dotknąć każdego, niezależnie od wieku, jednak pewne grupy są bardziej narażone. U dzieci infekcja często ma miejsce w miejscach, gdzie dochodzi do bliskiego kontaktu z innymi i gdzie panuje wilgotne środowisko. Baseny, place zabaw, żłobki, przedszkola i szkoły to miejsca, gdzie wirus może łatwo się rozprzestrzeniać. Dzieci często nieświadomie przenoszą wirusa, dotykając zakażonych powierzchni, a następnie swoich ust, nosa lub oczu, co może prowadzić do rozwoju brodawek w tych miejscach.
Nawyk obgryzania paznokci lub skórek wokół nich jest szczególnie niebezpieczny u dzieci. Dłonie, zwłaszcza okolice paznokci, są często miejscem występowania kurzajek, a obgryzanie ich może prowadzić do rozprzestrzeniania wirusa na inne części ciała lub do zarażania innych dzieci. Również urazy skóry, takie jak drobne zadrapania czy otarcia, które u dzieci są częste podczas zabawy, ułatwiają wirusowi wnikanie do organizmu. Osłabiony układ odpornościowy, na przykład po przebytej infekcji, również zwiększa podatność na zakażenie.
U dorosłych drogi zakażenia są podobne, ale mogą być również związane ze specyficznymi sytuacjami. Osoby pracujące w zawodach wymagających częstego kontaktu z wodą, na przykład fryzjerzy, kucharze, pracownicy basenów, mogą mieć zwiększone ryzyko. Osoby aktywne fizycznie, korzystające z siłowni, hal sportowych czy basenów, również są narażone na kontakt z wirusem. Oprócz tego, stres, dieta uboga w witaminy i minerały, a także pewne choroby przewlekłe mogą osłabiać układ odpornościowy dorosłych, czyniąc ich bardziej podatnymi na infekcje HPV. Ważne jest, aby pamiętać o higienie osobistej, unikaniu bezpośredniego kontaktu z istniejącymi brodawkami i stosowaniu odpowiednich środków ochrony w miejscach publicznych, takich jak klapki pod prysznic.
Profilaktyka zakażeń wirusem HPV odpowiedzialnym za kurzajki
Chociaż całkowite uniknięcie kontaktu z wirusem HPV jest trudne, istnieją skuteczne metody profilaktyki, które mogą znacząco zmniejszyć ryzyko rozwoju kurzajek. Kluczowym elementem jest dbanie o higienę osobistą. Regularne mycie rąk, zwłaszcza po powrocie do domu, po skorzystaniu z miejsc publicznych lub po kontakcie z osobami, które mogą być nosicielami wirusa, jest podstawą. Należy unikać dzielenia się osobistymi przedmiotami, takimi jak ręczniki, pościel czy obuwie.
W miejscach publicznych, gdzie istnieje wysokie ryzyko kontaktu z wirusem, takich jak baseny, sauny, siłownie czy szatnie, zawsze należy nosić odpowiednie obuwie ochronne, na przykład klapki. Zapobiega to bezpośredniemu kontaktowi stóp z potencjalnie zainfekowanymi powierzchniami. Ważne jest również, aby nie dotykać istniejących kurzajek, ani nie drapać ich, ponieważ może to prowadzić do rozprzestrzeniania wirusa na inne części ciała lub do zarażania innych osób. Jeśli ktoś w domu ma kurzajki, należy zachować szczególną ostrożność i zapewnić mu osobne ręczniki i przybory higieniczne.
Utrzymanie silnego układu odpornościowego to kolejna ważna strategia profilaktyczna. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie nadmiernego stresu to czynniki, które wspierają działanie systemu immunologicznego. Silny organizm jest w stanie skuteczniej zwalczać wirusy, w tym wirusa HPV, zapobiegając jego namnażaniu się i rozwojowi brodawek. W niektórych przypadkach, zwłaszcza u osób z grup ryzyka lub po zdiagnozowaniu określonych typów wirusa HPV, lekarz może zalecić szczepienia przeciwko wirusowi HPV, które chronią przed najbardziej niebezpiecznymi i powszechnymi typami wirusa, choć ich głównym celem jest profilaktyka nowotworów, mają one również wpływ na zmniejszenie ryzyka infekcji prowadzących do brodawek.
Kiedy należy skonsultować się z lekarzem w sprawie kurzajek
Chociaż wiele kurzajek można leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których niezbędna jest konsultacja lekarska. Zawsze warto zgłosić się do lekarza, jeśli kurzajki pojawiają się u dzieci, zwłaszcza tych najmłodszych, których układ odpornościowy jest jeszcze niedojrzały. Lekarz będzie w stanie ocenić sytuację i dobrać najbezpieczniejszą metodę leczenia. Podobnie, jeśli kurzajki są liczne, szybko się rozprzestrzeniają lub są zlokalizowane w miejscach wrażliwych, takich jak twarz, okolice intymne lub narządy płciowe, wizyta u specjalisty jest konieczna.
Silny ból towarzyszący kurzajce, krwawienie z niej, zmiany w jej wyglądzie (np. szybkie powiększanie się, zmiana koloru, nierówna powierzchnia) mogą być sygnałem, że mamy do czynienia nie tylko ze zwykłą brodawką, ale z czymś poważniejszym, co wymaga diagnostyki. Dotyczy to również sytuacji, gdy mimo stosowania dostępnych metod leczenia, kurzajki nie ustępują lub nawracają. W takich przypadkach lekarz może zlecić dodatkowe badania, w tym pobranie wycinka do badania histopatologicznego, aby wykluczyć inne schorzenia.
Szczególną ostrożność powinny zachować osoby z osłabionym układem odpornościowym, na przykład po przeszczepach narządów, osoby zakażone wirusem HIV lub przyjmujące leki immunosupresyjne. U tych pacjentów kurzajki mogą być bardziej agresywne i trudniejsze do leczenia, a ich obecność może wskazywać na inne problemy zdrowotne. Lekarz pomoże dobrać odpowiednią terapię, która będzie bezpieczna i skuteczna w kontekście ogólnego stanu zdrowia pacjenta. Nie należy ignorować niepokojących objawów ani próbować leczyć ich na własną rękę, jeśli brakuje pewności co do diagnozy.