Kurzajki, powszechnie znane jako brodawki, to zmiany skórne wywołane przez infekcję wirusową. Za ich powstawanie odpowiada wirus brodawczaka ludzkiego (HPV – Human Papillomavirus). Jest to grupa bardzo zróżnicowanych wirusów, których różne typy mogą prowadzić do rozwoju różnych rodzajów brodawek w różnych lokalizacjach na ciele. Wirus HPV jest niezwykle rozpowszechniony w populacji, a jego transmisja jest często łatwa, co sprawia, że kurzajki są problemem dotykającym ludzi w każdym wieku, od dzieci po osoby starsze.
Mechanizm infekcji polega na tym, że wirus wnika do naskórka poprzez mikrouszkodzenia skóry, takie jak drobne ranki, zadrapania czy pęknięcia. Po wniknięciu, wirus namnaża się w komórkach nabłonka, powodując ich nieprawidłowy wzrost i proliferację. To właśnie ten nadmierny rozrost komórek jest widoczny jako charakterystyczna zmiana skórna – kurzajka. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się widocznej zmiany, może być bardzo różny i wahać się od kilku tygodni do nawet kilku miesięcy. Z tego powodu często trudno jest dokładnie określić, kiedy i gdzie doszło do zakażenia.
Warto podkreślić, że kurzajki nie są groźne dla zdrowia w sensie onkogenicznym, chyba że są to specyficzne typy brodawek płciowych wywołane przez wirusy HPV o wysokim potencjale onkogennym. Zwykłe kurzajki, lokalizujące się na dłoniach czy stopach, mają charakter łagodny. Mogą być jednak uciążliwe, bolesne (szczególnie te na stopach) i stanowią problem estetyczny. Ponadto, są wysoce zaraźliwe, co oznacza, że mogą rozprzestrzeniać się na inne części ciała tej samej osoby (autoinokulacja) lub na inne osoby poprzez bezpośredni kontakt lub pośrednio, na przykład przez wspólne korzystanie z ręczników, obuwia czy basenów.
Czynniki sprzyjające rozwojowi kurzajek obejmują osłabienie układu odpornościowego, które może być spowodowane stresem, chorobą, niedoborami witamin lub stosowaniem leków immunosupresyjnych. Wilgotne środowisko, takie jak baseny, siłownie czy sauny, również sprzyja namnażaniu się wirusa i ułatwia jego transmisję. Długotrwałe noszenie obcisłego obuwia, które powoduje otarcia i mikrourazy na stopach, zwiększa ryzyko pojawienia się kurzajek podeszwowych. Zrozumienie mechanizmu powstawania kurzajek jest kluczowe do skutecznego zapobiegania i leczenia.
Jak rozpoznać kurzajki i jakie rodzaje zmian skórnych występują
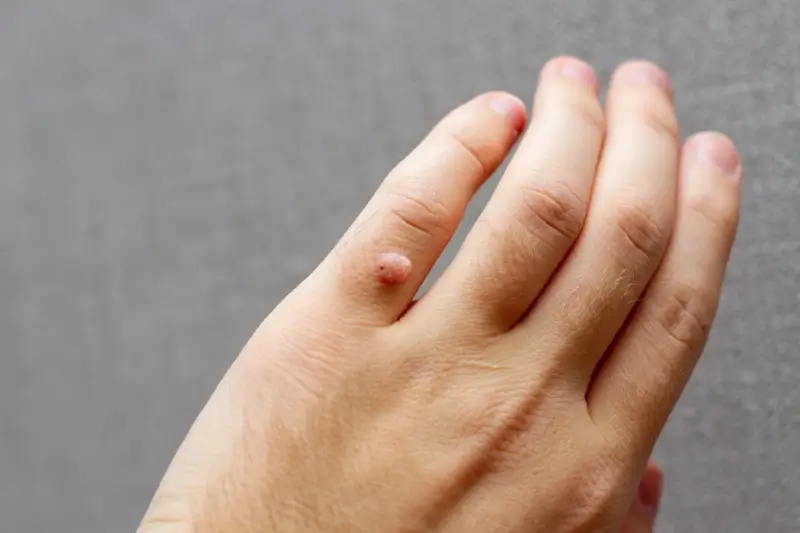
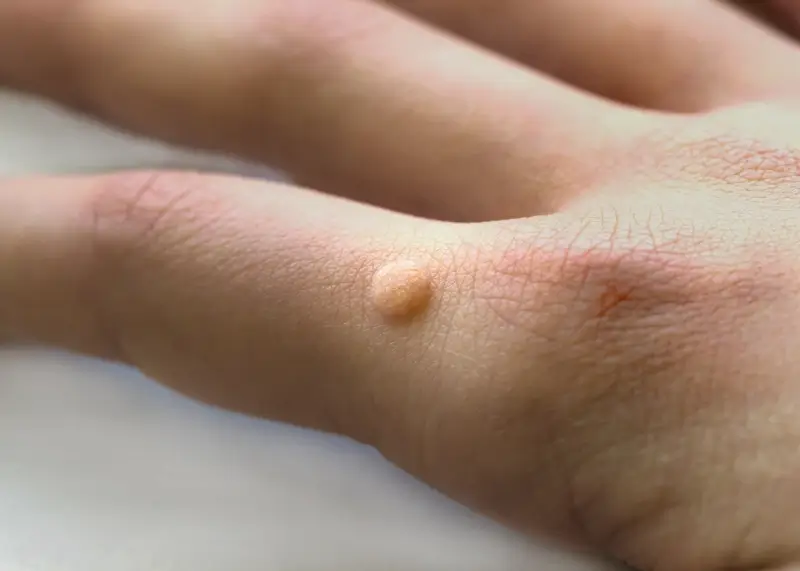
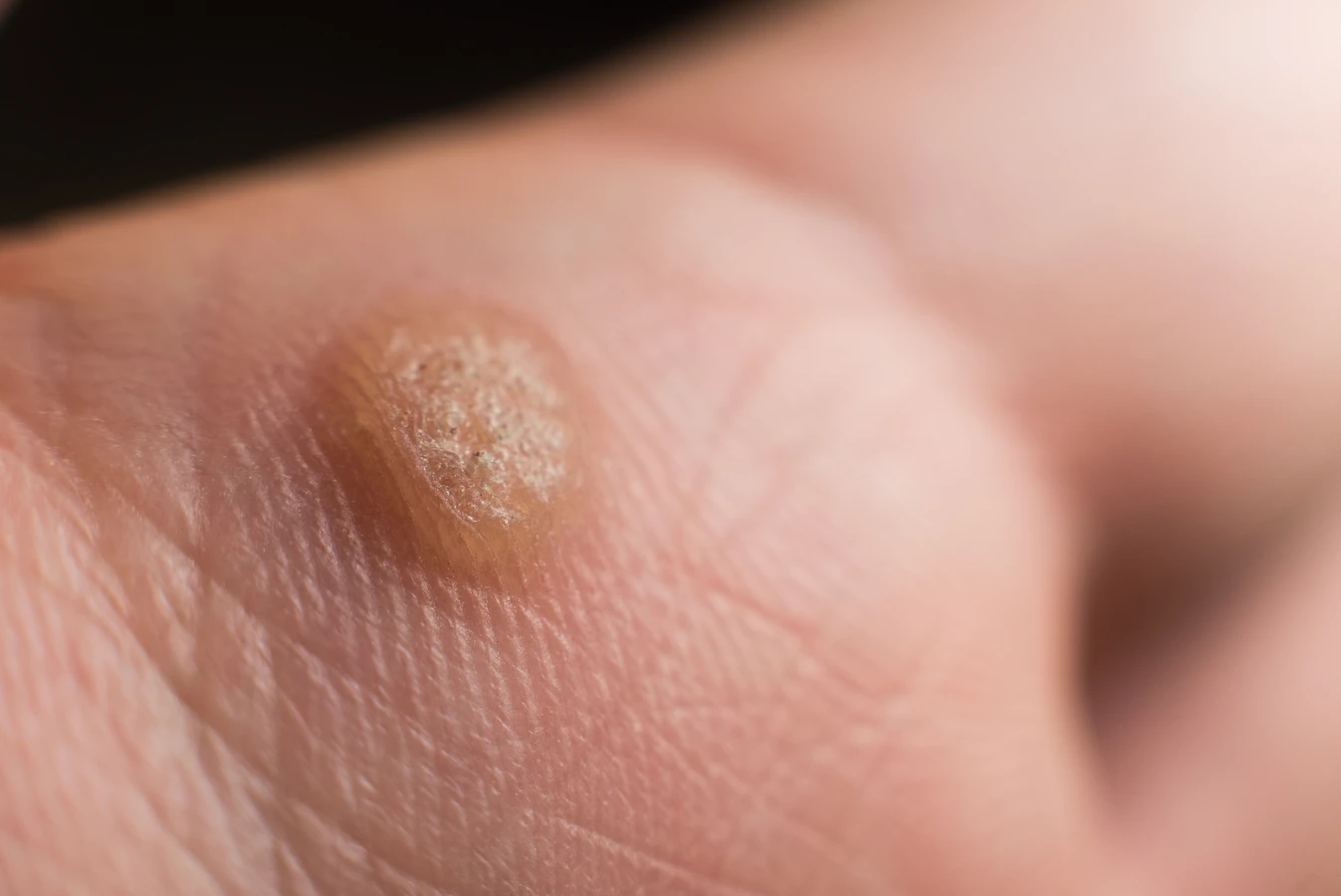
Rozpoznanie kurzajek zazwyczaj nie stanowi większego problemu, zwłaszcza gdy zmiany mają typowy wygląd. Są to zazwyczaj grudki lub narośle o chropowatej, nierównej powierzchni, często przypominającej kalafior. Mogą mieć różny kolor – od cielistego, przez szary, po brązowy czy nawet czarny (w przypadku pojawienia się naczyń krwionośnych, które uległy zakrzepnięciu). Wielkość kurzajek jest zmienna, od niewielkich punktów po większe skupiska zlewających się zmian. Lokalizacja również bywa rozmaita – najczęściej pojawiają się na dłoniach, palcach, stopach, łokciach i kolanach, ale mogą wystąpić praktycznie w każdym miejscu na ciele.
Istnieje kilka głównych rodzajów kurzajek, które różnią się wyglądem, lokalizacją i czasem potrzebnym na ich rozwój. Najczęściej spotykane są:
- Brodawki zwykłe (verrucae vulgares): Są to najbardziej typowe kurzajki, które najczęściej lokalizują się na grzbietach dłoni, palcach i łokciach. Mają szorstką, twardą powierzchnię i mogą być pojedyncze lub tworzyć grupy. Czasami można zauważyć na ich powierzchni drobne, czarne punkciki, które są zatrzymanymi naczyniami krwionośnymi.
- Brodawki płaskie (verrucae planae): Charakteryzują się gładką powierzchnią i są zazwyczaj mniejsze od brodawek zwykłych. Mogą mieć kolor cielisty, żółtawy lub lekko brązowy. Często pojawiają się na twarzy, szyi, dłoniach i przedramionach, zwłaszcza u dzieci i młodzieży. Mogą występować w większej liczbie i tworzyć linie lub skupiska, często spowodowane drapaniem.
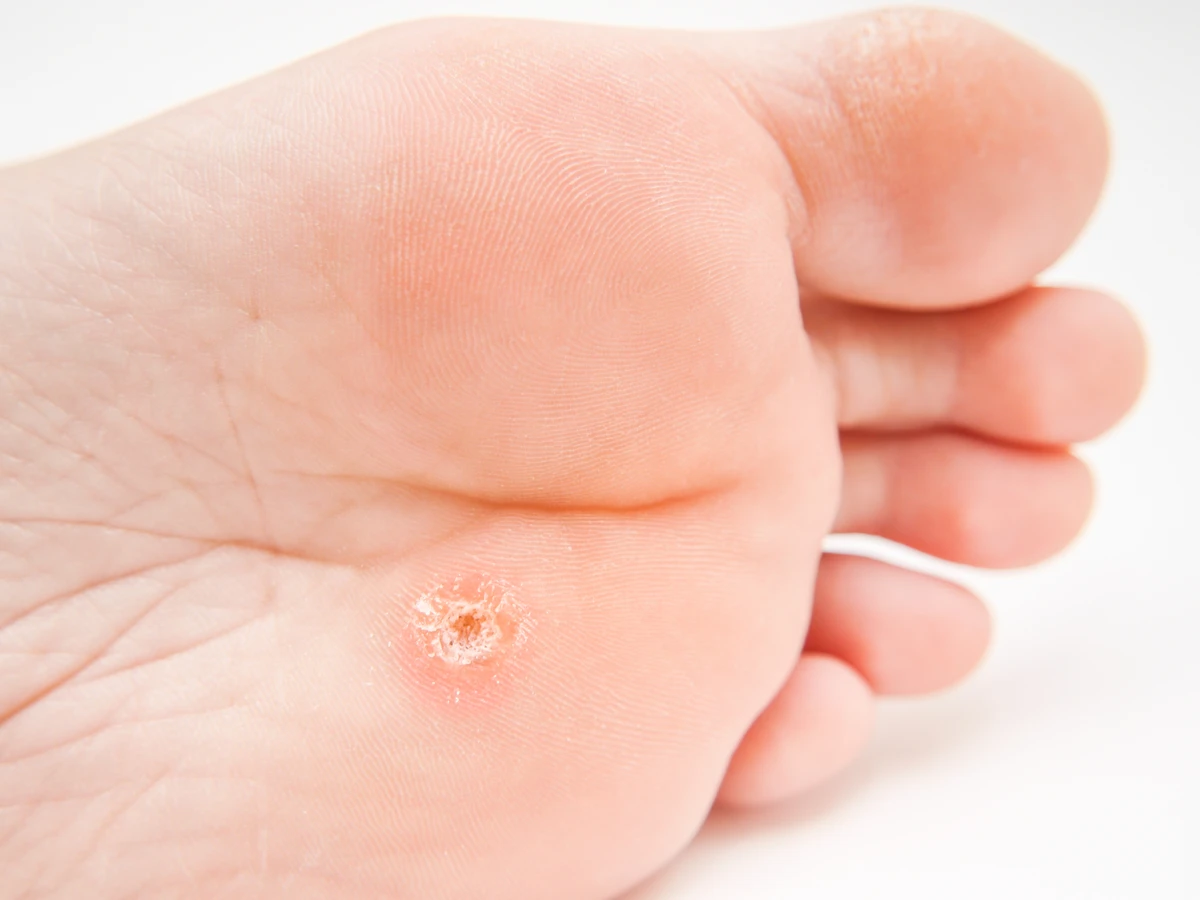
- Brodawki stóp (verrucae plantares): Lokalizują się na podeszwach stóp, co sprawia, że są często bolesne podczas chodzenia, ponieważ nacisk wywiera na nie ciężar ciała. Zazwyczaj są spłaszczone i pokryte zrogowaciałą skórą, która może maskować ich typową brodawkowatą strukturę. Mogą wyglądać jak małe, bolesne odciski.
- Brodawki nitkowate (verrucae filiformes): Są to długie, cienkie narośla, które najczęściej pojawiają się na szyi, w okolicy oczu i ust, a także na twarzy. Zazwyczaj mają kolor cielisty lub lekko brązowy i są stosunkowo miękkie.
- Brodawki mozaikowe: Są to skupiska drobnych brodawek, które zlewają się ze sobą, tworząc większy obszar. Często występują na dłoniach i stopach, szczególnie tam, gdzie skóra jest często narażona na wilgoć i otarcia.
Ważne jest, aby odróżnić kurzajki od innych zmian skórnych, takich jak brodawki łojotokowe, znamiona barwnikowe czy odciski. Jeśli istnieje jakiekolwiek wątpliwość co do charakteru zmiany, zawsze warto skonsultować się z lekarzem dermatologiem. Lekarz będzie w stanie postawić właściwą diagnozę na podstawie badania klinicznego, a w razie potrzeby zlecić dodatkowe badania. Wczesne rozpoznanie i właściwa diagnoza są kluczowe dla podjęcia skutecznego leczenia i zapobiegania rozprzestrzenianiu się infekcji.
Metody leczenia kurzajek dostępne dla pacjentów
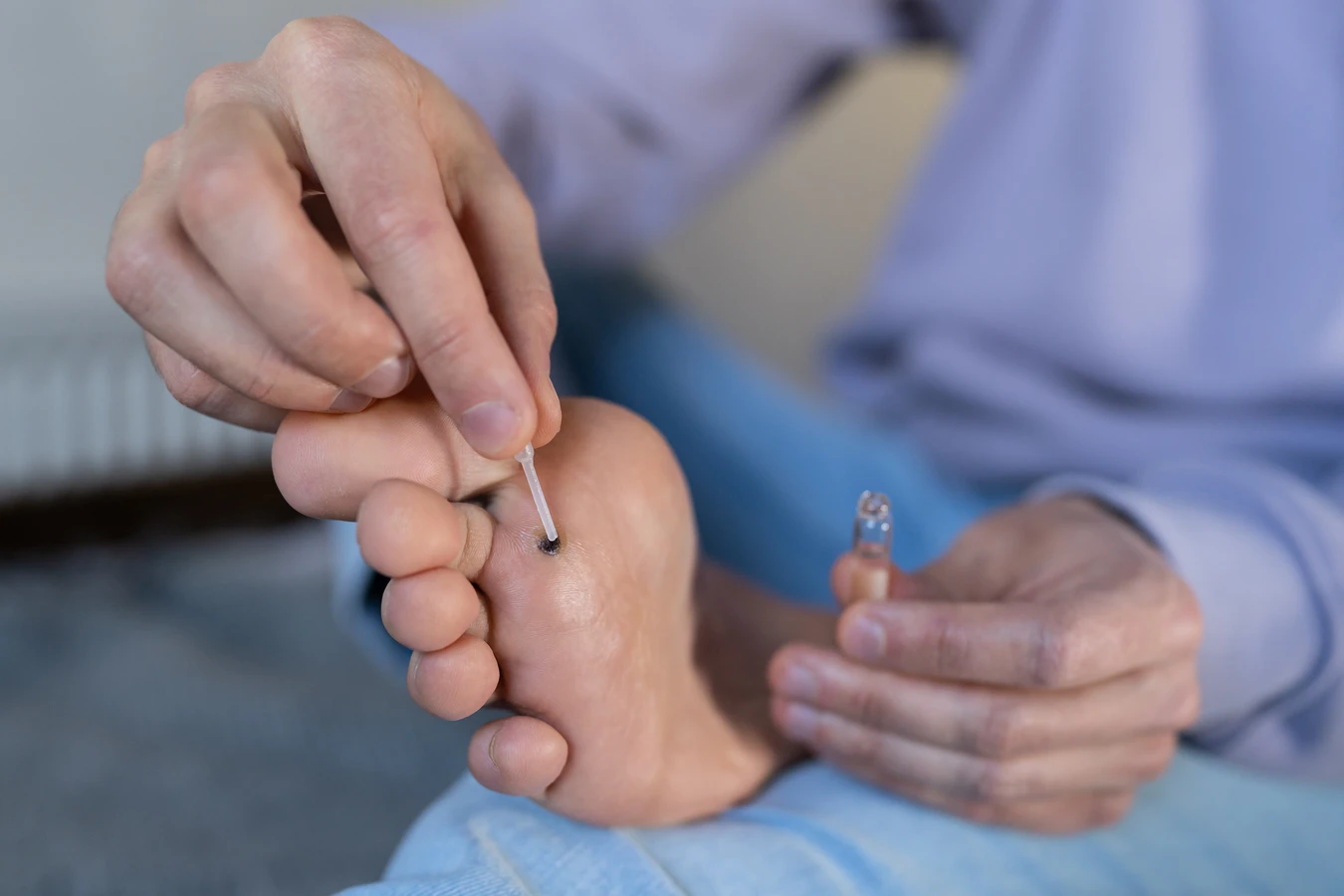
Metody leczenia można podzielić na kilka kategorii:
- Metody domowe i dostępne bez recepty: Są to najczęściej stosowane metody, szczególnie przy niewielkich i pojedynczych zmianach. Zaliczamy do nich preparaty zawierające kwas salicylowy lub kwas mlekowy, które działają keratolitycznie, zmiękczając i złuszczając naskórek. Dostępne są w formie płynów, żeli czy plastrów. Ważne jest, aby stosować je zgodnie z instrukcją, chroniąc zdrową skórę wokół kurzajki. Chłodzenie zmian ciekłym azotem za pomocą domowych zestawów jest również popularną metodą, jednak wymaga ostrożności, aby uniknąć poparzeń.
- Metody profesjonalne: W przypadku trudnych do usunięcia, licznych lub nawracających kurzajek, konieczna może być wizyta u lekarza dermatologa. Lekarz może zastosować bardziej zaawansowane metody, takie jak:
- Krioterapia: Zamrażanie brodawki ciekłym azotem o bardzo niskiej temperaturze. Powoduje to zniszczenie komórek wirusowych i naskórka, a następnie powstanie pęcherza, który po odpadnięciu zabiera ze sobą kurzajkę.
- Elektrokoagulacja: Usunięcie brodawki za pomocą prądu elektrycznego, który jednocześnie zamyka naczynia krwionośne, zapobiegając krwawieniu.
- Laseroterapia: Precyzyjne usuwanie brodawki za pomocą wiązki lasera, która odparowuje tkankę wirusową. Jest to metoda skuteczna, ale może być droższa i wymagać znieczulenia.
- Chirurgiczne wycięcie: W niektórych przypadkach lekarz może zdecydować się na chirurgiczne usunięcie kurzajki skalpelem, zwłaszcza gdy zmiany są duże lub głębokie.
- Leczenie immunomodulujące: Stosowanie preparatów podnoszących odporność miejscową lub ogólną organizmu, które pomagają zwalczyć wirusa HPV. Może to obejmować kremy z imikwimodem lub doustne preparaty stymulujące układ odpornościowy.
- Terapia fotodynamiczna: Metoda polegająca na zastosowaniu substancji światłoczułej, a następnie naświetleniu zmiany światłem o określonej długości fali, co prowadzi do zniszczenia komórek wirusowych.
- Terapie alternatywne: Niektórzy pacjenci szukają alternatywnych metod leczenia, takich jak stosowanie preparatów ziołowych (np. z glistnika), okłady z octu czy olejki eteryczne. Skuteczność tych metod jest często niepotwierdzona naukowo i mogą one być mniej efektywne niż metody konwencjonalne, a czasem nawet szkodliwe.
Niezależnie od wybranej metody, kluczowe jest przestrzeganie zaleceń lekarza i cierpliwość. Wyleczenie kurzajek może potrwać od kilku tygodni do kilku miesięcy. Ważne jest również dbanie o higienę, aby zapobiec rozprzestrzenianiu się infekcji na inne części ciała lub na inne osoby. Unikanie drapania i dotykania zmian, a także stosowanie osobnych ręczników i obuwia, może znacząco pomóc w procesie leczenia i zapobieganiu nawrotom.
Zapobieganie kurzajkom czyli jak chronić swoją skórę
Zapobieganie kurzajkom polega głównie na unikaniu kontaktu z wirusem HPV i minimalizowaniu ryzyka infekcji. Chociaż nie zawsze jest możliwe całkowite wyeliminowanie ryzyka, stosowanie się do kilku prostych zasad może znacząco obniżyć prawdopodobieństwo pojawienia się niechcianych zmian skórnych. Kluczowe jest zrozumienie, że wirus HPV jest powszechny i przetrwanie w środowisku zewnętrznym, zwłaszcza w wilgotnych i ciepłych miejscach.
Podstawowe zasady profilaktyki obejmują:
- Utrzymanie dobrej higieny osobistej: Regularne mycie rąk, zwłaszcza po kontakcie z powierzchniami publicznymi lub po bezpośrednim kontakcie z osobami, które mają kurzajki, jest bardzo ważne.
- Ochrona skóry: Staraj się unikać drobnych urazów i skaleczeń skóry, ponieważ przez takie uszkodzenia wirus najłatwiej wnika do organizmu. Jeśli masz otwarte rany, zakrywaj je plastrami.
- Unikanie współdzielenia przedmiotów osobistych: Nie dziel się ręcznikami, obuwiem, skarpetkami ani innymi przedmiotami, które mają bezpośredni kontakt ze skórą, zwłaszcza jeśli podejrzewasz, że ktoś może mieć kurzajki.
- Zachowanie ostrożności w miejscach publicznych: Miejsca takie jak baseny, siłownie, sauny czy publiczne prysznice to idealne środowiska dla wirusa HPV. Zawsze noś klapki lub inne obuwie ochronne w takich miejscach, aby chronić stopy przed zakażeniem.
- Utrzymanie zdrowego układu odpornościowego: Silny układ odpornościowy jest najlepszą obroną przed wieloma infekcjami, w tym wirusowymi. Zdrowa dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie stresu mogą pomóc wzmocnić Twoją naturalną odporność.
- Nie dotykaj i nie drap kurzajek: Jeśli już posiadasz kurzajki, unikaj ich dotykania, drapania czy prób samodzielnego usuwania. Może to prowadzić do rozprzestrzeniania się wirusa na inne części ciała lub do innych osób.
- Regularne przeglądanie skóry: Szczególnie jeśli masz tendencję do powstawania kurzajek, regularnie oglądaj swoją skórę pod kątem pojawienia się nowych zmian. Wczesne wykrycie ułatwia leczenie.
Dodatkowo, w przypadku dzieci, które są bardziej podatne na zakażenia wirusowe, ważne jest edukowanie ich o zasadach higieny i o tym, dlaczego nie należy dzielić się pewnymi przedmiotami czy dotykać cudzych zmian skórnych. Jeśli ktoś z domowników ma kurzajki, należy zachować szczególną ostrożność, aby zapobiec przeniesieniu infekcji na pozostałych członków rodziny. Stosowanie osobnych ręczników do rąk i ciała, a także dezynfekcja powierzchni, z którymi często się styka, może być pomocne. Wzmocnienie odporności organizmu, zwłaszcza u dzieci, poprzez odpowiednią dietę i aktywność fizyczną, jest fundamentalnym elementem profilaktyki. Pamiętaj, że nawet po skutecznym wyleczeniu kurzajki mogą powrócić, dlatego świadomość i stosowanie się do zasad profilaktyki powinno stać się stałym elementem dbania o zdrowie skóry.
Kiedy należy udać się do lekarza w sprawie kurzajek
Chociaż wiele kurzajek można skutecznie leczyć domowymi sposobami, istnieją sytuacje, w których wizyta u lekarza dermatologa jest absolutnie konieczna. Zignorowanie tych sygnałów może prowadzić do powikłań, przedłużenia procesu leczenia, a nawet do błędnej diagnozy. Lekarz jest w stanie dokładnie ocenić charakter zmiany skórnej i dobrać najodpowiedniejszą metodę terapeutyczną.
Wskazania do konsultacji lekarskiej obejmują:
- Brak poprawy po leczeniu domowym: Jeśli stosujesz dostępne bez recepty preparaty przez kilka tygodni, a kurzajka nie znika, a wręcz przeciwnie – powiększa się lub pojawiają się nowe zmiany, konieczna jest pomoc specjalisty.
- Zmiany w wyglądzie kurzajek: Jeśli kurzajka nagle zmienia kolor, zaczyna krwawić, swędzieć, boleć lub jej powierzchnia staje się nierówna i niepokojąco się zmienia, może to być sygnał, że zmiana wymaga dokładniejszej diagnostyki, aby wykluczyć inne, poważniejsze schorzenia.
- Lokalizacja kurzajek: Szczególnie kurzajki zlokalizowane na twarzy, w okolicy narządów płciowych lub w miejscach narażonych na ciągły ucisk i otarcia (np. pod paznokciami) wymagają profesjonalnej oceny. Zmiany na twarzy mogą pozostawić trwałe blizny, jeśli zostaną usunięte nieprawidłowo.
- Duża liczba kurzajek lub szybkie rozprzestrzenianie się: Jeśli pojawia się wiele nowych kurzajek w krótkim czasie lub istniejące zmiany szybko się powiększają i mnożą, może to świadczyć o osłabionym układzie odpornościowym lub o szczególnej podatności na wirusa HPV. Lekarz może zlecić dodatkowe badania.
- Ból i dyskomfort: Kurzajki na stopach, zwłaszcza brodawki podeszwowe, mogą być bardzo bolesne i utrudniać chodzenie. W takim przypadku profesjonalne leczenie jest często niezbędne, aby szybko przynieść ulgę i usunąć przyczynę bólu.
- Problemy z układem odpornościowym: Osoby z osłabionym układem odpornościowym, na przykład po przeszczepach narządów, osoby chorujące na AIDS lub przyjmujące leki immunosupresyjne, powinny być pod stałą kontrolą lekarską w przypadku pojawienia się jakichkolwiek brodawek, ponieważ mogą one rozprzestrzeniać się szybciej i być trudniejsze do leczenia.
- Wątpliwości diagnostyczne: Jeśli nie jesteś pewien, czy dana zmiana skórna to na pewno kurzajka, a nie np. odcisk, modzel czy inne znamię, konsultacja z dermatologiem jest kluczowa dla postawienia prawidłowej diagnozy.
Lekarz dermatolog dysponuje szerokim wachlarzem narzędzi i metod leczenia, które są niedostępne w warunkach domowych. Może to być precyzyjne zamrażanie ciekłym azotem, elektrokoagulacja, laseroterapia, czy w skrajnych przypadkach, chirurgiczne wycięcie. Ponadto, lekarz może przepisać silniejsze preparaty keratolityczne lub leki stymulujące układ odpornościowy, które pomogą organizmowi w walce z wirusem. Nie warto zwlekać z wizytą u specjalisty, gdy mamy do czynienia z trudnymi lub nietypowymi zmianami skórnymi, ponieważ szybka i fachowa interwencja może zapobiec wielu problemom i przyspieszyć powrót do zdrowia.
„`