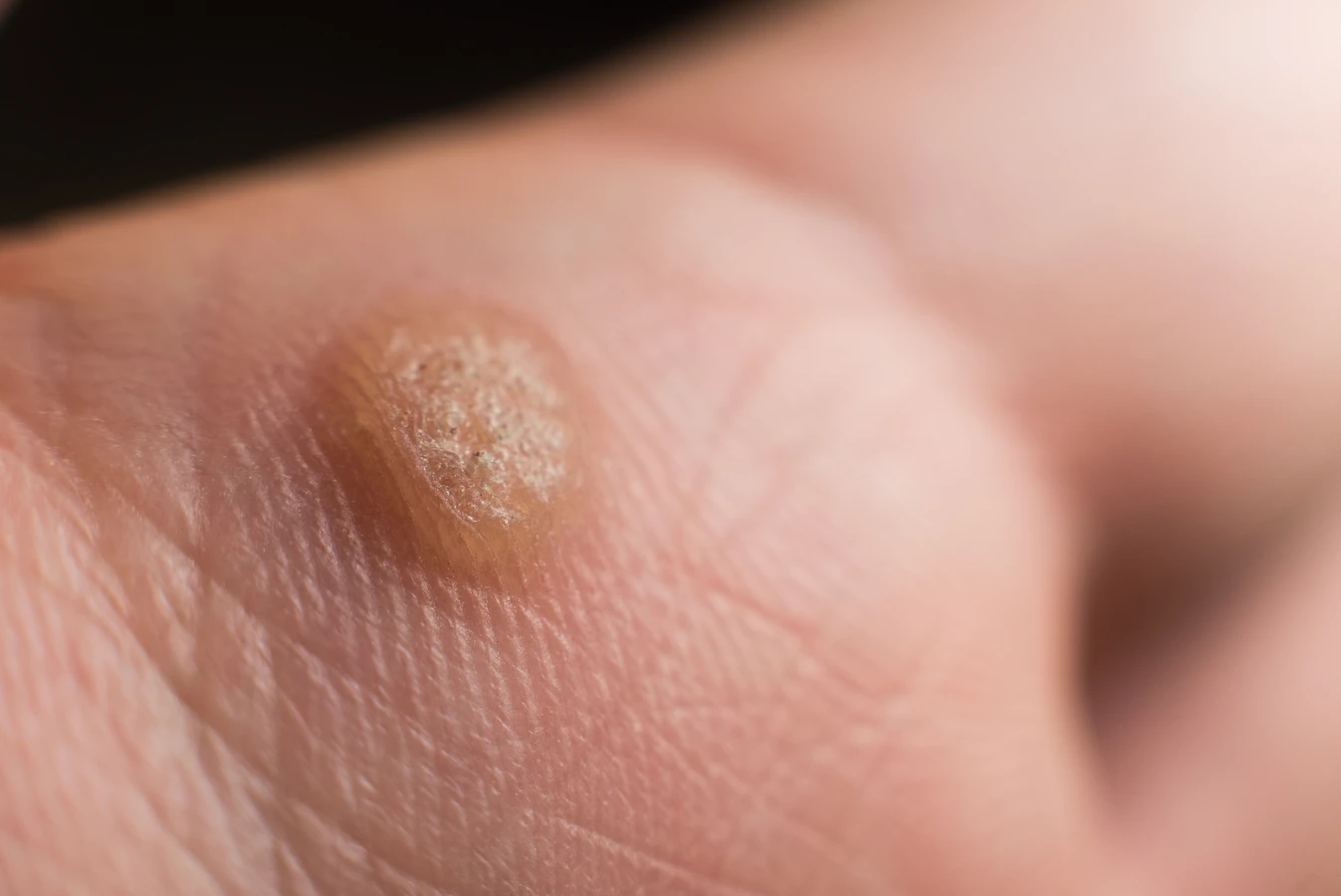
Kurzajki, znane również jako brodawki, to powszechny problem dermatologiczny, który może dotknąć osoby w każdym wieku. Choć zazwyczaj niegroźne, potrafią być uciążliwe, bolesne, a także stanowić defekt estetyczny. Zrozumienie genezy ich powstawania jest kluczowe dla profilaktyki i skutecznego leczenia. Głównym winowajcą w tej historii jest wirus brodawczaka ludzkiego, czyli HPV (Human Papillomavirus).
Wirus ten istnieje w wielu odmianach, a niektóre z nich mają szczególne powinowactwo do skóry, prowadząc do jej niekontrolowanego wzrostu i tworzenia charakterystycznych narośli. Zakażenie wirusem HPV następuje poprzez bezpośredni kontakt z zainfekowaną skórą lub pośrednio, poprzez dotykanie przedmiotów, na których wirus przetrwał. Wirus uwielbia wilgotne i ciepłe środowisko, dlatego często spotkać go można w miejscach publicznych takich jak baseny, siłownie, szatnie czy sauny. Skóra uszkodzona, na przykład przez drobne skaleczenia, otarcia czy macerację (rozmiękanie pod wpływem wilgoci), jest bardziej podatna na wniknięcie wirusa.
Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się widocznych objawów w postaci kurzajki, może być bardzo zmienny. Zazwyczaj trwa od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus namnaża się w komórkach naskórka, powodując zmiany w ich cyklu życiowym i prowadząc do powstania brodawki. Warto podkreślić, że nie każda osoba, która miała kontakt z wirusem, rozwinie kurzajki. Odporność organizmu odgrywa tutaj znaczącą rolę. Osoby z osłabionym układem odpornościowym, na przykład cierpiące na choroby przewlekłe, przyjmujące leki immunosupresyjne, czy po prostu w okresach obniżonej odporności (np. podczas przeziębienia), są bardziej narażone na rozwój infekcji.
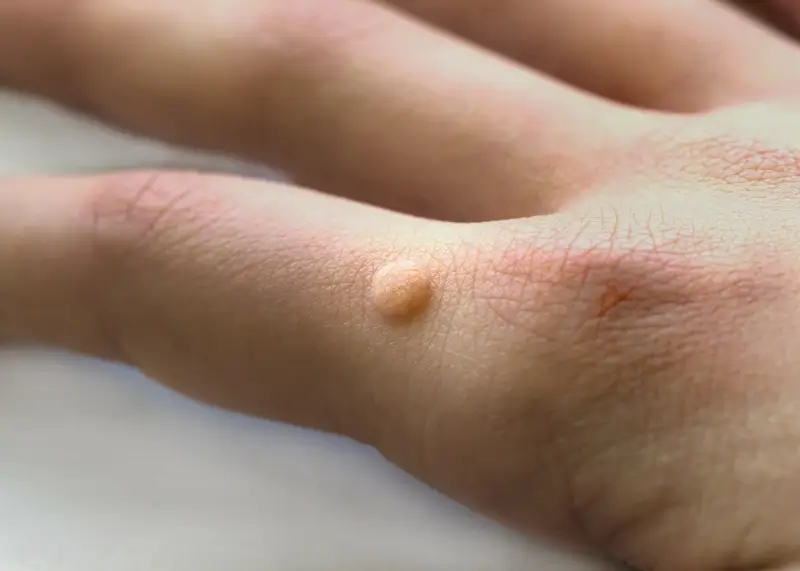
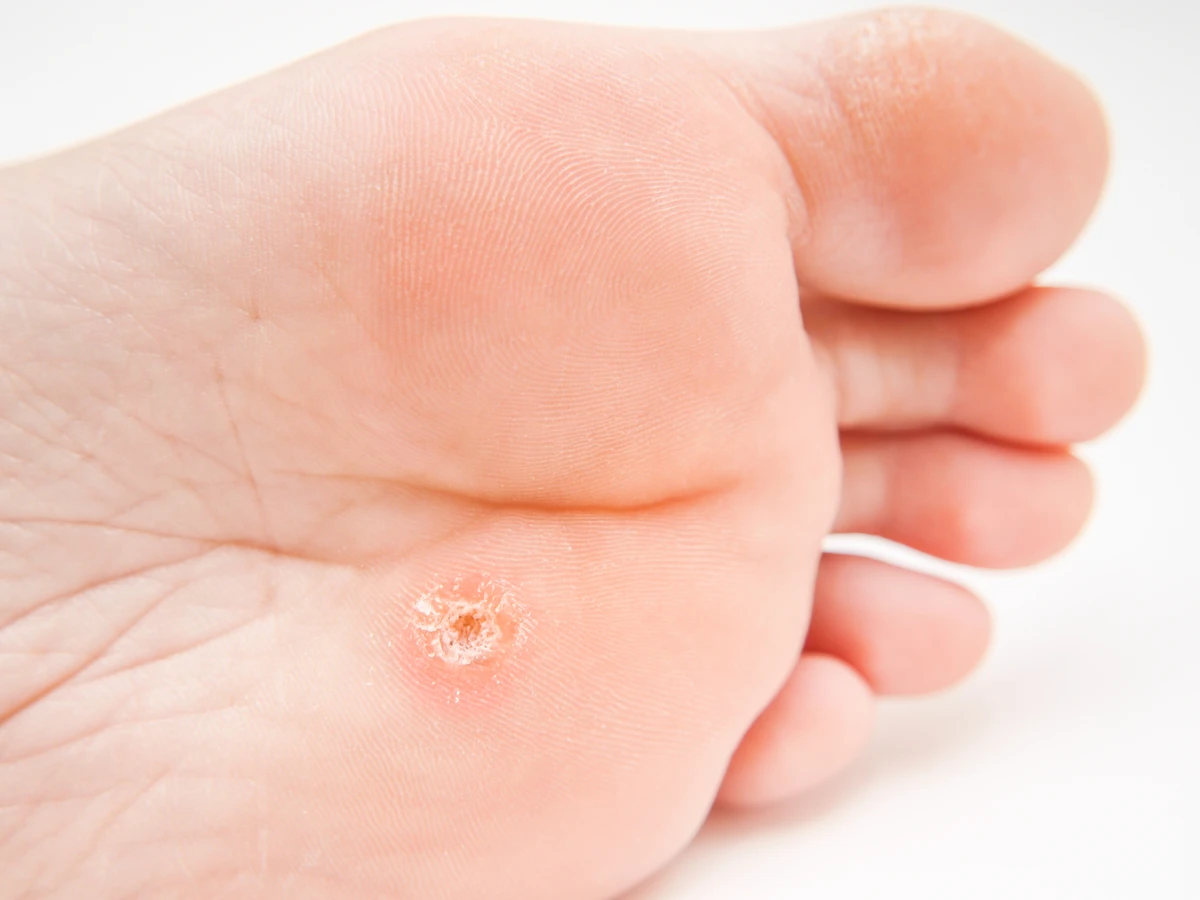
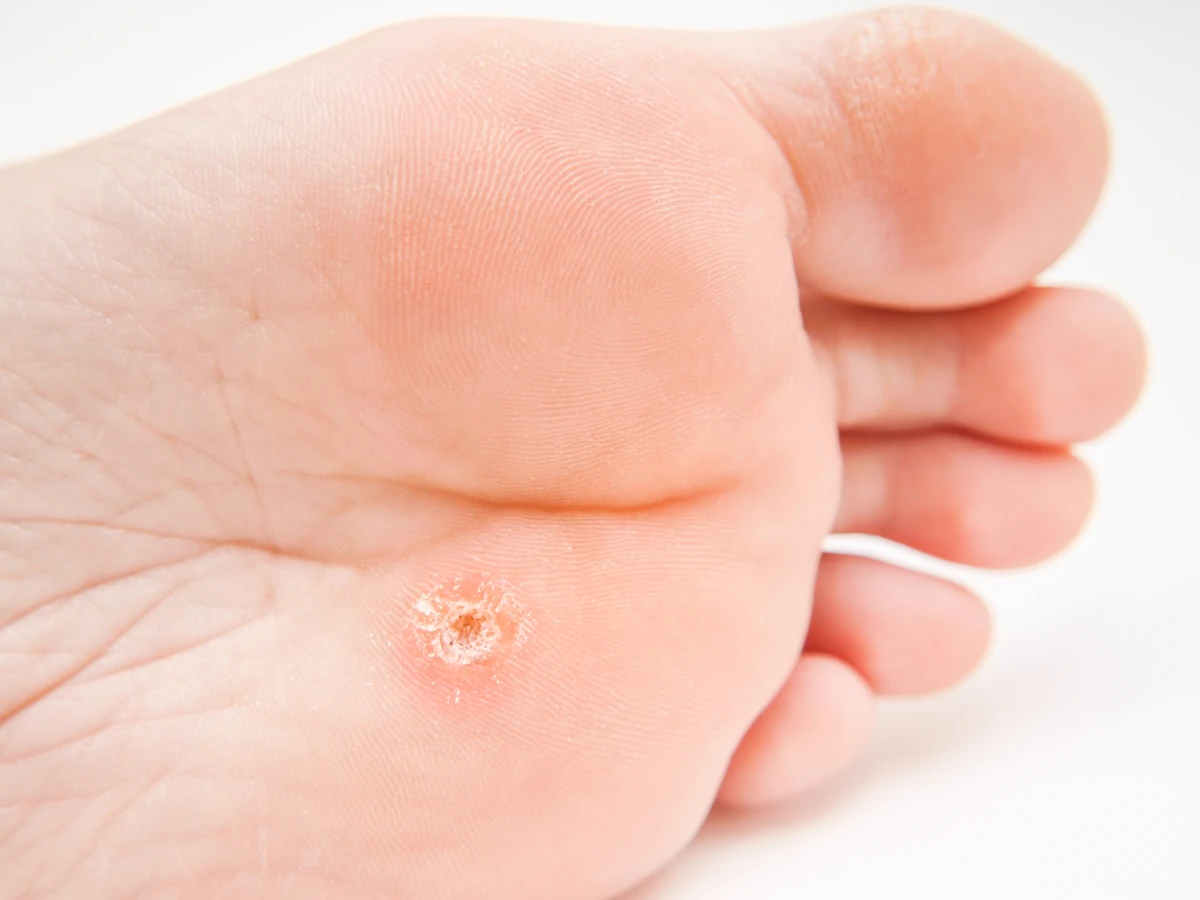
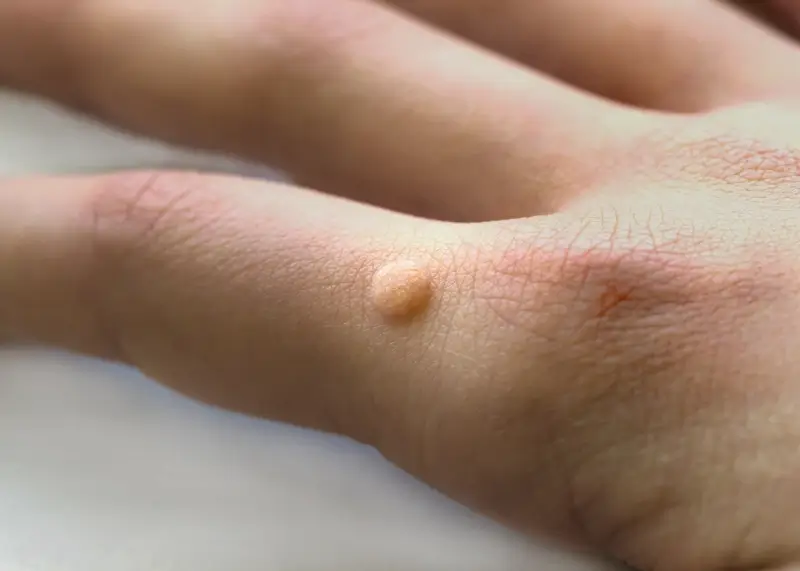
Lokalizacja kurzajek również często daje wskazówki co do drogi zakażenia. Na stopach często pojawiają się kurzajki podeszwowe, które mogą być bolesne podczas chodzenia ze względu na nacisk. Na dłoniach i palcach zazwyczaj obserwujemy kurzajki zwykłe, które mogą mieć postać kalafiorowatych narośli. Występują również kurzajki płaskie, często na twarzy i grzbietach dłoni, oraz brodawki płciowe (kłykciny), które są przenoszone drogą płciową i wymagają odrębnego podejścia diagnostycznego i terapeutycznego. Zrozumienie tych różnic jest ważne, ponieważ choć wszystkie wywołane są przez HPV, mogą wymagać nieco innego sposobu leczenia i mogą mieć różny potencjał do rozprzestrzeniania się.
Główne przyczyny powstawania kurzajek wirusowych
Centralnym punktem powstawania kurzajek jest obecność wirusa brodawczaka ludzkiego (HPV) w organizmie. Jak wspomniano, wirus ten występuje w wielu typach, a każdy z nich może wywoływać różne rodzaje brodawek w różnych lokalizacjach na ciele. Droga zakażenia jest kluczowa. Najczęściej dochodzi do niego poprzez bezpośredni kontakt skóra-do-skóry z osobą zakażoną. Jeśli ktoś ma kurzajkę, a druga osoba dotknie tej kurzajki, a następnie swojej skóry, wirus może się przenieść.
Równie częste jest zakażenie pośrednie, czyli poprzez kontakt z przedmiotami lub powierzchniami, na których wirus przetrwał. Dotyczy to miejsc, gdzie wirus ma sprzyjające warunki do życia, czyli wilgotnych i ciepłych. Chodzenie boso po podłodze w publicznych prysznicach, na basenie czy w szatniach znacząco zwiększa ryzyko kontaktu z wirusem HPV. Wspólne korzystanie z ręczników, obuwia czy narzędzi kosmetycznych (np. cążków do paznokci) również może być drogą transmisji. Wirus HPV jest bardzo odporny i potrafi przetrwać na powierzchniach przez pewien czas, czekając na dogodny moment do zakażenia.
Kolejnym istotnym czynnikiem jest stan skóry. Zdrowa, nieuszkodzona bariera skórna stanowi naturalną ochronę przed wnikaniem wirusów. Jednak nawet drobne uszkodzenia, takie jak skaleczenia, zadrapania, otarcia, pęknięcia naskórka czy maceracja skóry spowodowana długotrwałym kontaktem z wodą, otwierają drogę dla wirusa. Dlatego też osoby, które często narażone są na tego typu urazy, na przykład pracownicy fizyczni, sportowcy czy osoby wykonujące prace domowe bez rękawiczek, mogą być bardziej podatne na zakażenie.
Układ odpornościowy odgrywa fundamentalną rolę w zapobieganiu rozwojowi kurzajek. Nawet jeśli dojdzie do kontaktu z wirusem, silny i sprawnie działający system immunologiczny jest w stanie zwalczyć infekcję, zanim ta zdąży wywołać widoczne zmiany. Z kolei osłabienie odporności, spowodowane stresem, niewłaściwą dietą, brakiem snu, chorobami przewlekłymi (takimi jak cukrzyca czy HIV), czy przyjmowaniem leków immunosupresyjnych (np. po przeszczepach narządów), znacząco zwiększa ryzyko rozwoju kurzajek. W takich sytuacjach organizm ma mniejsze możliwości obronne, a wirus może łatwiej namnożyć się w komórkach skóry.
Czynniki sprzyjające rozwojowi brodawek wirusowych
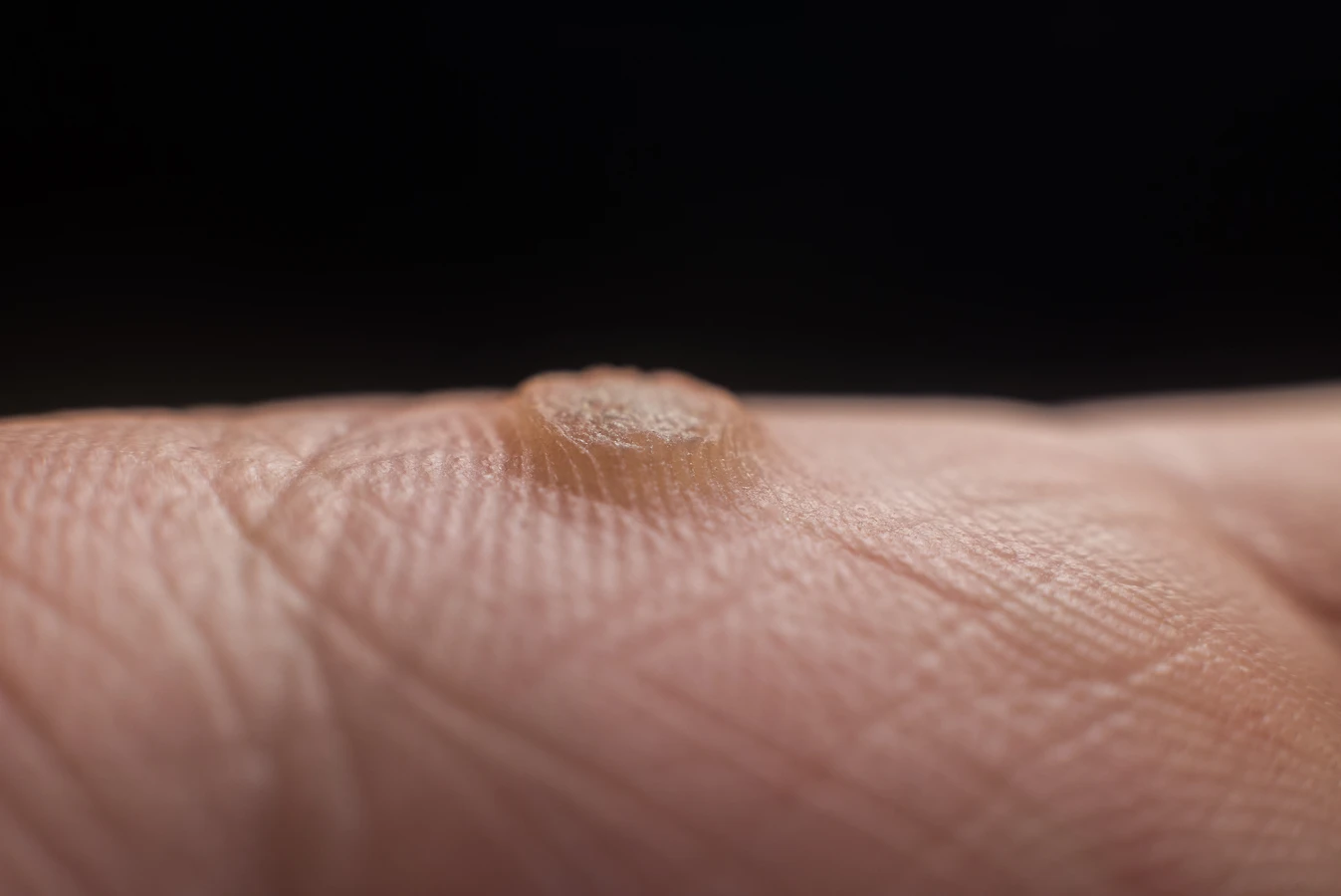
Wilgoć i ciepło to idealne środowisko dla wirusa HPV. Dlatego też osoby, których praca lub aktywność fizyczna wiąże się z długotrwałym poceniem się lub ekspozycją na wilgoć, są bardziej narażone. Dotyczy to sportowców, osób pracujących w wilgotnych warunkach, a także osób, które spędzają dużo czasu na basenach, saunach czy siłowniach. Długotrwałe noszenie nieprzewiewnego obuwia, zwłaszcza w ciepłe dni, również może sprzyjać namnażaniu się wirusów na stopach, ponieważ skóra staje się bardziej podatna na macerację i uszkodzenia.
Uszkodzenia skóry, nawet te drobne, otwierają wirusowi HPV drogę do wniknięcia w głąb naskórka. Drobne skaleczenia, zadrapania, otarcia, pęknięcia skóry (szczególnie na piętach), czy też skutki nadmiernego wysuszania skóry, mogą stać się „bramą” dla wirusa. Osoby z problemami skórnymi, takimi jak egzema czy łuszczyca, które często wiążą się z naruszeniem bariery naskórkowej, są również bardziej podatne na zakażenia wirusowe, w tym na rozwój kurzajek.
Okresy szybkiego wzrostu, takie jak okres dojrzewania, mogą również wpływać na podatność na infekcje wirusowe. W tym czasie organizm przechodzi intensywne zmiany, a układ odpornościowy może być chwilowo mniej stabilny. Dzieci, ze względu na swój rozwijający się układ odpornościowy i większą skłonność do kontaktu z różnymi powierzchniami i innymi dziećmi (np. w przedszkolach czy szkołach), są grupą szczególnie narażoną na rozwój kurzajek. Co więcej, wirus HPV ma tendencję do rozprzestrzeniania się w obrębie własnego ciała. Jeśli osoba ma jedną kurzajkę, może nieświadomie przenosić wirusa na inne części ciała, np. przez drapanie, co prowadzi do powstawania nowych zmian.
Jak wirus HPV wywołuje powstawanie kurzajek
Mechanizm, dzięki któremu wirus brodawczaka ludzkiego (HPV) powoduje powstawanie kurzajek, jest fascynujący i opiera się na specyficznym wpływie wirusa na komórki naskórka. Po wniknięciu do organizmu, zazwyczaj przez drobne uszkodzenie naskórka, wirus HPV kieruje się do komórek warstwy podstawnej naskórka. W tych komórkach wirus integruje swój materiał genetyczny z materiałem komórki gospodarza, co jest kluczowym etapem w procesie kancerogenezy w przypadku niektórych typów HPV, choć w kontekście kurzajek jest to proces łagodny.
Następnie wirus rozpoczyna proces replikacji, czyli kopiowania swojego materiału genetycznego. Ten proces jest ściśle powiązany z cyklem życia komórek naskórka. Komórki naskórka stale się dzielą i różnicują, migrując w kierunku powierzchni skóry. Wirus HPV wykorzystuje ten naturalny proces do własnych celów. Kiedy komórki zintegrowane z wirusem dzielą się, wirus jest również kopiowany. W miarę jak zakażone komórki dojrzewają i przesuwają się ku powierzchni skóry, wirus HPV zwiększa swoją aktywność replikacyjną.
W efekcie tej aktywności wirusowej dochodzi do nieprawidłowego i przyspieszonego namnażania się komórek naskórka. Komórki te stają się grubsze, twardsze i tworzą charakterystyczną, nierówną powierzchnię, którą znamy jako kurzajkę. Wirus HPV wpływa również na proces keratynizacji, czyli tworzenia się keratyny – białka budującego naskórek. W przypadku kurzajek keratynizacja jest zaburzona, co prowadzi do powstawania nadmiernej ilości zrogowaciałego naskórka, często z widocznymi czarnymi punkcikami w środku. Te punkciki to zatrzymane naczynia krwionośne, które uległy zakrzepowi z powodu stanu zapalnego wywołanego przez wirusa.
Odporność organizmu odgrywa kluczową rolę w kontrolowaniu tego procesu. Układ odpornościowy wykrywa obecność wirusa i komórek zainfekowanych, a następnie próbuje je zniszczyć. W wielu przypadkach udaje mu się to, zanim kurzajka zdąży się w pełni rozwinąć lub nawet stać się widoczna. Gdy układ odpornościowy jest osłabiony, wirus ma większą swobodę w namnażaniu się i powodowaniu zmian. Czasami, nawet po pojawieniu się kurzajki, układ odpornościowy może zareagować i z czasem doprowadzić do samoistnego zaniku brodawki, co jest zjawiskiem obserwowanym zwłaszcza u dzieci.
Sposoby przenoszenia wirusa brodawczaka ludzkiego
Rozprzestrzenianie się wirusa brodawczaka ludzkiego (HPV) jest procesem, który można zaobserwować w różnych scenariuszach, od bezpośredniego kontaktu z osobą zakażoną po pośrednie narażenie na wirusa w środowisku. Zrozumienie tych dróg jest pierwszym krokiem do skutecznej profilaktyki i unikania zakażeń. Najczęściej spotykaną drogą transmisji jest bezpośredni kontakt skóra-do-skóry. Jeśli osoba posiada aktywną kurzajkę, wirus znajduje się na powierzchni tej zmiany. Dotknięcie kurzajki, a następnie dotknięcie własnej skóry, zwłaszcza w miejscu drobnego uszkodzenia, może doprowadzić do zakażenia. Jest to szczególnie istotne w przypadku osób, które mają tendencję do drapania kurzajek, co może rozprzestrzeniać wirusa na inne części ciała.
Równie częste jest zakażenie pośrednie poprzez przedmioty i powierzchnie, które miały kontakt z zainfekowaną skórą. Wirus HPV jest odporny i potrafi przetrwać poza organizmem przez pewien czas. Miejsca takie jak baseny, sauny, siłownie, szatnie, publiczne prysznice, a także sale gimnastyczne, stanowią idealne środowisko do jego przetrwania ze względu na panującą tam wilgoć i ciepło. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko kontaktu z wirusem obecnym na podłodze.
Wspólne korzystanie z przedmiotów osobistego użytku również może stanowić drogę transmisji. Dotyczy to ręczników, obuwia, skarpetek, a nawet narzędzi do pielęgnacji paznokci i stóp, takich jak cążki czy pilniki. Jeśli narzędzia te nie są odpowiednio dezynfekowane po użyciu, mogą przenosić wirusa między użytkownikami. Dlatego też zaleca się unikanie pożyczania tego typu przedmiotów i korzystanie z własnych, a także dbanie o ich właściwą higienę.
Auto-inoculacja, czyli przenoszenie wirusa z jednej części ciała na inną w obrębie tego samego organizmu, jest również częstym zjawiskiem. Osoba z kurzajką na palcu, która nieświadomie dotknie innej części swojej skóry, na przykład twarzy czy kolana, może doprowadzić do powstania nowej zmiany. Dzieci, ze względu na swoją naturalną ciekawość i skłonność do eksplorowania świata poprzez dotyk, są szczególnie narażone na auto-inoculację. Z tego powodu tak ważne jest edukowanie o higienie i zapobieganiu rozprzestrzenianiu się wirusa w obrębie własnego ciała.
Istnieją również pewne czynniki, które zwiększają podatność na zakażenie. Należą do nich między innymi: osłabiony układ odpornościowy (spowodowany chorobami, lekami, stresem), uszkodzenia skóry (otarcia, skaleczenia, pęknięcia), nadmierna wilgotność skóry (np. wynikająca z noszenia nieprzewiewnego obuwia) oraz ogólny stan zdrowia. Osoby z chorobami skóry, takimi jak egzema, mogą mieć bardziej uszkodzoną barierę naskórkową, co ułatwia wirusowi wniknięcie.
Profilaktyka i zapobieganie powstawaniu kurzajek
Skuteczna profilaktyka przeciwko kurzajkom opiera się na kilku kluczowych zasadach, które mają na celu minimalizowanie kontaktu z wirusem HPV oraz wzmacnianie naturalnych mechanizmów obronnych organizmu. Jednym z najważniejszych kroków jest dbanie o higienę osobistą, zwłaszcza w miejscach publicznych, gdzie wirus może łatwo przetrwać. W miejscach takich jak baseny, sauny, siłownie czy szatnie, zawsze należy nosić obuwie ochronne, takie jak klapki. Zapobiega to bezpośredniemu kontaktowi stóp z potencjalnie zainfekowaną podłogą.
Należy również unikać wspólnego korzystania z przedmiotów osobistego użytku, takich jak ręczniki, skarpetki czy obuwie. Jeśli istnieje możliwość, warto mieć własne narzędzia do pielęgnacji stóp i dłoni, a w salonach kosmetycznych upewnić się, że używany sprzęt jest sterylizowany. W domu warto dbać o regularne czyszczenie i dezynfekcję powierzchni, które są często dotykane, a także przedmiotów, które mogą mieć kontakt ze skórą.
Utrzymanie skóry w dobrej kondycji jest kolejnym ważnym elementem profilaktyki. Sucha, popękana skóra jest bardziej podatna na infekcje. Regularne nawilżanie skóry, zwłaszcza na stopach i dłoniach, pomaga wzmocnić barierę ochronną naskórka. W przypadku drobnych skaleczeń, otarć czy zadrapań, należy je szybko oczyścić i zabezpieczyć plastrem, aby zapobiec wniknięciu wirusa.
Wzmocnienie układu odpornościowego jest kluczowe dla zdolności organizmu do zwalczania infekcji wirusowych. Zdrowa dieta, bogata w witaminy i minerały, odpowiednia ilość snu, unikanie przewlekłego stresu i regularna aktywność fizyczna to podstawowe filary silnej odporności. W okresach zwiększonego ryzyka, na przykład podczas sezonowych infekcji, warto zwrócić szczególną uwagę na te aspekty.
Warto również pamiętać o unikaniu drapania i dotykania istniejących kurzajek. Działanie takie może prowadzić do rozprzestrzeniania wirusa na inne części ciała (auto-inoculacja). Jeśli kurzajka jest uciążliwa lub bolesna, najlepiej skonsultować się z lekarzem lub farmaceutą w celu dobrania odpowiedniej metody leczenia. W niektórych przypadkach istnieją szczepionki przeciwko HPV, które chronią przed zakażeniem najczęściej występującymi typami wirusa, choć ich głównym celem jest profilaktyka raka szyjki macicy, mogą one również chronić przed niektórymi rodzajami brodawek skórnych.
Kiedy należy udać się do specjalisty z kurzajkami
Chociaż wiele kurzajek można próbować leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których konsultacja z lekarzem, najczęściej dermatologiem, jest absolutnie konieczna. Jednym z takich sygnałów jest brak poprawy lub wręcz pogorszenie stanu mimo stosowania dostępnych metod leczenia. Jeśli kurzajka nie znika po kilku tygodniach samodzielnej terapii, a wręcz powiększa się, zmienia kształt lub kolor, może to świadczyć o tym, że potrzebna jest silniejsza interwencja medyczna lub że diagnoza była błędna.
Szczególną ostrożność należy zachować w przypadku kurzajek zlokalizowanych w nietypowych miejscach lub o nietypowym wyglądzie. Jeśli kurzajka jest bardzo bolesna, krwawi, sączy się, lub towarzyszy jej stan zapalny (zaczerwienienie, obrzęk, gorąco), konieczna jest wizyta u lekarza. Takie objawy mogą wskazywać na wtórne zakażenie bakteryjne lub inne, poważniejsze problemy skórne. Szczególną uwagę należy zwrócić na zmiany na skórze u osób z obniżoną odpornością, na przykład u pacjentów po przeszczepach narządów, osób zakażonych wirusem HIV, czy też pacjentów przyjmujących leki immunosupresyjne. U tych osób nawet łagodne zmiany mogą mieć tendencję do szybkiego rozrostu i rozprzestrzeniania się.
Niepokojące powinny być również kurzajki pojawiające się w dużej liczbie, szczególnie w krótkim czasie. Może to świadczyć o znacznym osłabieniu odporności lub o bardzo dużej ekspozycji na wirusa. Lokalizacja kurzajek ma również znaczenie. Jeśli pojawiają się one na twarzy, w okolicy narządów płciowych lub w miejscach, gdzie mogą być łatwo drażnione (np. pod paznokciami, na wałach paznokciowych), konieczna jest konsultacja lekarska. Szczególnie brodawki płciowe (kłykciny) wymagają specjalistycznego leczenia i diagnostyki.
Rodzice powinni zwrócić szczególną uwagę na kurzajki u dzieci. Chociaż u dzieci kurzajki często ustępują samoistnie, w przypadku uporczywych zmian, które sprawiają dziecku ból lub dyskomfort, lub gdy pojawiają się w dużych ilościach, warto zasięgnąć porady lekarza. Lekarz może zaproponować metody leczenia, które są bezpieczne i skuteczne dla najmłodszych pacjentów. W przypadku jakichkolwiek wątpliwości co do charakteru zmiany skórnej, zawsze lepiej jest skonsultować się ze specjalistą, aby wykluczyć inne, potencjalnie groźniejsze schorzenia.